麻风病
| A+医学百科 >> 麻风病 |
麻风病是由麻风杆菌引起的一种慢性接触性传染病。主要侵犯人体皮肤和神经,如果不治疗可引起皮肤、神经、四肢和眼的进行性和永久性损害。麻风病的流行历史悠久,分布广泛 ,给流行区人民带来深重灾难。要控制和消灭麻风病,必须坚持“预防为主”的方针,贯彻“积极防治,控制传染”的原则,执行“边调查、边隔离、边治疗”的做法,积极发现和控制传染病源,切断传染途径,同时提高周围自然人群的免疫力,对流行地区的儿童、患者家属以及麻风菌素及结核菌素反应均为阴性的密切接触者给予卡介苗接种,或给予有效的化学药物进行预防性治疗。
目录 |
基本概述
麻风病是一种毁容的疾病,在世界范围内曾是一种常见的病,甚至《圣经》里也曾提到过麻风病。患者多处发生溃疡,并可导致残疾。儿童最容易患这种病,感染这种病后要过2---7年才会发病。由麻风病造成的足部的毁损。麻风病人经过治疗能完全康复。在世界上许多地方,麻风病不能被治愈的原因主要是没钱或缺乏药物。
汉森在1868年开始研究麻风病。这种病常常累及一个家庭中的多个成员,许多医生怀疑它可能是遗传性疾病。然而当汉森检查了几个病例的病史后注意到,一旦家庭分裂或家庭成员分居,其他成员就不会患病。所以,麻风病不可能是遗传病。
麻风病村的设立是因为麻风病具传染性。但经几个月的治疗,病人应能回到家中和家人一起生活。根据巴斯德的研究成果,汉森寻找麻风病的致病菌。1873年,他发现了麻风杆菌,并确认是它导致了麻风病。尽管他不能证明两者之间的直接联系,他还是说服了政府:因为麻风病是传染性的,应该将麻风病人隔离起来。直到发现了磺胺,才有了治愈麻风病的方法。麻风杆菌很难被杀死,需要箕服用几种药物。目前世界上仍然有1000万---1500万麻风病人,主要分布在非洲、亚洲和拉丁美洲的热带地区。
病因学
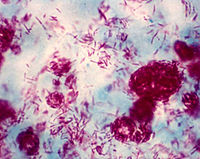
病原菌是麻风杆菌。在光学显微镜下完整的杆菌为直棒状或稍有弯曲,长约2~6微米,长约0.2~0.6微米,无鞭毛、芽孢或荚膜。非完整者可见短棒状、双球状、念珠状、颗粒状等形状。数量较多时有聚簇的特点,可形成球团状或束刷状。在电子显微镜下可观察麻风杆菌新的结构。麻风杆菌抗酸染色为红色,革兰氏染色为阳性。离体后的麻风杆菌,在夏季日光照射2~3小时即丧失其繁殖力,在60℃处理一小时或紫外线照射两小时,可丧失其活力。一般应用煮沸、高压蒸气、紫外线照射等处理即可杀死。
麻风病人是麻风杆菌的天然宿主。麻风杆菌在病人体内分布(以瘤型一端病人为例)比较广泛,主要见于皮肤、粘膜、周围神经、淋巴结、肝脾等网状内皮系统某些细胞内。在皮肤主要分布于神经末梢、巨噬细胞、平滑肌、毛带及血管壁等处。在粘膜以甚为常见。此外骨髓、睾丸、肾上腺、眼前半部等处也是麻风杆菌容易侵犯和存在的部位,周围血液及横纹肌中也能发现少量的麻风杆菌。麻风杆菌主要通过破溃的皮肤和粘膜(主要是鼻粘膜)排出体外,其它在乳汁、泪液、精液及阴道分泌物中,也有麻风杆菌,但菌量很少。
麻风杆菌动物接种:1960年Shepard在小鼠足垫中,初步接种成功,得到有限的局部繁殖,建立了小鼠足垫感染模型。1966年在Ress应用免疫抑制法,造成严重的系统性感染,使麻风杆菌的动物接种前进了一大步。1971年Kirchheimer 与 Storrs应用犰狳接种麻风杆菌成功,建立犰狳感染模型。1976年高板健二等报告应用裸鼠(先天性无胸腺小鼠)接种麻风杆菌获得成功。麻风杆菌的人工培养,到目前还未获得公认的成功。因此,上工培养仍是今后研究的重点。
发病机理
麻风病的免疫:麻风病是一慢性传染病模型,也是一个免疫病慢性疾病模型。长期以来,人们就观察到,在临床上存在有结核样型和瘤型两种不同的极型,各型麻风在组织病理学上和组织内含菌量的多少都表现明显差异。这些差异并非麻风杆菌有不同的菌株,而是由于机体对麻风杆菌的免疫反应不同所致。近年来根据临床、细菌、病理、免疫等方面表现和特点,都可见到这种渐次移行的现象。为了形象地说明以免疫力为基础的这种状态,借用物理学上的光谱概念,确立了麻风病的免疫光谱现象。即从结核样型、界线类、(界线类偏结核样型、中间界线类、界线类偏瘤型)到瘤型,正像一个连续的光谱状。一些研究表明,机体的免疫力决定着麻风的感染过程,如感染后是否发病、发病类型和转归等。从各型麻风皮肤和淋巴结活检中,观察组织病理象变化,可见损害中淋巴细胞的浸润程度以及组织巨噬系统细胞的形态学变化,都可以反映出病人对麻风杆菌免疫反应的不同。
应用体液免疫和细胞免疫的测定方法检测结果说明,健康成人对麻风杆菌大都具有较强的免疫力,儿童的免疫力较弱,免疫力的强弱随年龄增长而渐增强。各型麻风对麻风杆菌的免疫力也不同,在免疫光谱一端的结核型麻风(TT),其体液抗体较正常人仅略为增高,而细胞免疫功能正常或略为降低。而在光谱另一端的瘤型麻风(LL),其体液抗体明显增高,而细胞免疫功能则显示严重缺陷。各型麻风从体液抗体产生来看,其水平在麻风光普中依序为:LL>BL>BB>BT>TT, 免疫力低的瘤型却较有免疫力结核样型和正常人为高,这是一个反常现象。说明在麻风病的血清中虽有高水平的坑体,但对身体似乎没有任何保护和有益作用。从细胞免疫反应的强度来看,依序为:TT>BT>BB>BL>LL。麻风病的免疫防御机制主要是细胞免疫。需要指出的是,细胞免疫反应的抑制(或缺陷)有特异性和非特异两个方面,瘤型麻风经有效的抗麻风治疗后,其非特异性细胞免疫缺陷可以得到改善;而对麻风杆菌的无反应性(如麻风菌素试验),虽经多年治疗仍不改变,这种特异性缺陷的性质和机制还有待深入研究。
麻风病变类型
由于患者对麻风杆菌感染的细胞免疫力不同,病变组织乃有不同的组织反应。据此而将麻风病变分为下述两型和两类:
结核样型麻风
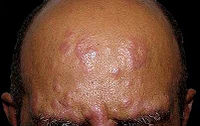
结核样型麻风(tuberculoid leprosy) 本型最常见,约占麻风患者的70%,因其病变与结核性肉芽肿相似,故称为结核样麻风。本型特点是患者有较强的细胞免疫力,因此病变局限化,病灶内含菌极少甚至难以发现。病变发展缓慢,传染性低。主要侵犯皮肤及神经,绝少侵入内脏。
(1)皮肤:病变多发生于面、四肢、肩、背和臀部皮肤,呈境界清晰、形状不规则的斑疹或中央略下陷、边缘略高起的丘疹。镜下,病灶为类似结核病的肉芽肿,散在于真皮浅层,有时病灶和表皮接触。肉芽肿成分主要为类上皮细胞,偶有Langhans巨细胞,周围有淋巴细胞浸润(图1)。病灶中央极少有干酪样坏死,抗酸染色一般不见抗酸菌。因病灶多围绕真皮小神经和皮肤附件,故引起局部感觉减退和闭汗。病变消退时,局部仅残留少许淋巴细胞或纤维化,最后,炎性细胞可完全消失。真皮内有主由类上皮细胞构成的结节状病灶,其中可见Langhans细胞,颇似结核结节,但中央无干酪样坏死
(2)周围神经:最常侵犯耳大神经、尺神经、桡神经、腓神经及胫神经,多同时伴有皮肤病变,纯神经麻风而无皮肤病损者较少见。神经变粗,镜下有结核样病灶及淋巴细胞浸润。和皮肤病变不同的是神经的结核样病灶往往有干酪样坏死,坏死可液化形成所谓“神经脓肿”。病变愈复时类上皮细胞消失,病灶纤维化,神经的质地因而变硬。神经的病变除引起浅感觉障碍外,还伴有运动及营养障碍。严重时出现鹰爪手(尺神经病变使掌蚓状肌麻痹,使指关节过度弯曲、掌指关节过度伸直所致)、垂腕、垂足、肌肉萎缩、足底溃疡以至指趾萎缩或吸收、消失。在有效的防治措施下,上述肢体改变已不复见到。
瘤型麻风
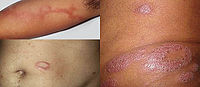
瘤型麻风(lepromatous leprosy)本型约占麻风患者的20%,因皮肤病变常隆起于皮肤表面,故称瘤型。本型的特点是患者对麻风杆菌的细胞免疫缺陷,病灶内有大量的麻风杆菌,传染性强,除侵犯皮肤和神经外,还常侵及鼻粘膜、淋巴结、肝、脾以及睾丸。病变发展较快。
(1)皮肤:初起的病变为红色斑疹,以后发展为高起于皮肤的结节状病灶,结节境界不清楚,可散在
或聚集成团块,常溃破形成溃疡。多发生于面部、四肢及背部。面部结节呈对称性,耳垂、鼻、眉弓的皮肤结节使面容改观,形成狮容(facies leontina)。
(2)周围神经:受累神经也变粗,镜下,神经纤维间的神经束衣内有泡沫细胞和淋巴细胞浸润,抗酸染色可在泡沫细胞和Schwann细胞内查得多量麻风杆菌。晚期,神经纤维消失而被纤维瘢痕所代替。神经病变的临床表现和结核样型相似。
(3)粘膜:鼻、口腔,甚至喉和阴道粘膜均可受累,尤以鼻粘膜最常发生病变。
(4)脏器:肝、脾、淋巴结和睾丸等脏器常被瘤型麻风波及,可伴有肝、脾和淋巴结的肿大。镜下皆见泡沫细胞浸润。睾丸的曲细精管如有泡沫细胞浸润,可使精液含有麻风菌而通过性交传染他人。
界限类麻风
界限类麻风(borderline leprosy) 本型患者免疫反应介于瘤型和结核样型之间,病灶中同时有瘤型和结核样型病变,由于不同患者的免疫反应强弱不同,有时病变更偏向结核型或更偏向瘤型。在瘤型病变内有泡沫细胞和麻风菌。
未定类麻风
未定类麻风 本类是麻风病的早期改变,病变非特异性,只在皮肤血管周围或小神经周围有灶性淋巴细胞浸润。抗酸染色不易找到麻风菌。多数病例日后转变为结核样型。少数转变为瘤型。
传染方式
1、直接接触传染这种方式是健康者与传染性麻风病人的直接接触,传染是通过含有麻风杆菌的皮肤或粘膜损害与有破损的健康人皮肤或粘膜的接触所致。这种传染情况最多见于和患者密切接触的家属。虽然接触的密切程度与感染发病有关,但这并不排除偶尔接触而传染的可能性。
2、间接接触传染这种方式是健康者与传染性麻风患者经过一定的传播媒介而受到传染。例如接触传染患者用过的衣物、被褥、手巾、食具等。间接接触传染的可能性要比直接接触传染的可能性小,但也不可能忽视。
3、其它传染方式从理论上说,麻风菌无论通过皮肤、呼吸道、消化道等都有可能侵入人体而致成感染。近来有人强调呼吸道的传染方式,认为鼻粘膜是麻风菌的主要排出途径,鼻分泌物中的麻风菌在离体后仍能存活相当的时间,带菌的尘埃或飞沫可以进入健康人的呼吸道而致感染。也有人指出,以吮血虫为媒介可能造成麻风的传染。然而,对这些看法尚有争论。而且在麻风的流行病学方面还未能得到证实。
必须指出,尽管目前尚无足够的证据肯定什么是主要的传染途径,但要机体的抵抗无疑是在传染过程中起主导作用的因素。一个传染性患者的周围人群受到感染的机会虽然相似,但发生麻风的毕竟是少数。麻风院(村)附近的地区,麻风发病率也并不高,即使是麻风患者的配偶,患病率一般不超过5%。此外约有2/3的麻风病人并问不出麻风接触史。这些都表明,多数长期密切接触者并不发病。麻风杆菌进入人体后是否发病以及发病后的过程和表现,主要取决于被感染者的抵抗力、也就是机体的免疫状态。近年来不少人认为,麻风病也和其他许多传染病一样,存在有亚临床感染(Subcllinical nfection),借以说明麻风病的感染率要比发病率高得多,绝大多数接触者在感染后建立了对麻风菌特异性免疫力,以亚临床感染的方式而终止感染。
临床诊断
麻风病的诊断必须细致耐心,争取早期确诊、不漏诊、不误诊。早治早愈,不致时机使病情加重,造成畸形、残废,或使扩大传染。诊断主要根据病史、临床症状、细菌检查和组织病理等检查结果,综合分析,得出结论。对个别一时难以确诊的病例,可以定期复诊和随访,或请有关科会诊,给予排除或确诊。
一、病史询问必须着重了解与麻风病有关的项目,如是否来自流行区、家族、亲友和邻居有无同样的病人,有无接触史等。
二、体格检查要系统全面,在自然光线下检查全身皮肤、神经和淋巴结等。 检查神经时既要注意周围神经干的变化,又要注意感觉和运动功能的变化。周围神经干检查:一般注意耳大神经、尺神经和腓神经,其他如眶上神经、颈前神经、锁骨上神经、中神经、桡神经、腓浅神经、胫后神经和皮损周围及其下面的皮神经。检查时应注意其硬度、粗细、结节、有无脓疡以及压痛等。神经功能检查,是测定神经未稍受累的情况,分为主观检查和客观检查法。
1.主观感觉检查法皮肤感觉障碍的顺序,一般先失温觉(冷热觉),次失痛觉,最后失触觉。检查时应先将检查方法告诉病人,进行示教性检查,然后依次检查:冷热觉检查,可用两个大小相同试管,分装冷水和热水(50℃)。分别先在健康皮肤上试验,然后在皮损处两管交替,无一定顺序接触皮肤,让病人回答冷热是否正确。痛觉检查可用大头针或缝衣针先在健康皮肤上扎刺,然后再刺皮损,测试痛觉消失或迟钝;触觉检查可用毛或棉签的棉毛轻轻划触皮肤,让病人立即用手指出划触的部位,测试触觉丧失或迟钝。
2、客观试验方法
①组胺试验:用1/1000的磷酸组胺水溶液0.1毫升,分别注入健康皮肤和皮损处皮内,经过20秒钟左右,正常是局部先出现一个直径10毫米的红斑,再经40秒钟,又在原红斑的周围出现一个直径30~40毫米的红斑,红斑的边缘弥漫不整,称为继发性红斑,最后在红斑的中央形成一个风团,如不出现继发性红斑即为异常,此法用于浅色斑和白色斑的检查。②毛果芸香碱试验(出汗试验):选择正常皮肤和皮损,分别涂上碘酒,待干后,在两处皮内注射1/1000毛果芸香碱液0.1毫升,立即在上面撒上薄层淀粉,约经3~5分钟后,正常皮肤出汗,淀粉立即变为蓝紫色,如不出汗,淀粉不变色。③立毛肌功能试验:用1:100000的苦味酸菸碱液0.1毫升,分别注射于皮损及健康皮肤的皮内,如神经末梢正常,则立毛肌收缩出现鸡皮现象,否则,不出现鸡皮现象。
3、运动功能障碍检查检查时让病人抬额、皱眉、鼓腮、吹哨、露齿等动作,观察面部神经是否麻痹。让病人作屈伸手腕 ,内外展指、对指、握掌等动作,观察上肢的神经功能。让病人作足的背伸、跖屈、内翻、外翻等动作。观察腓神经是否麻痹。
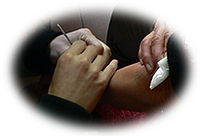
三、麻风杆菌检查主要从皮肤和粘膜上取材,必要时可作淋巴结穿刺查菌。皮肤查菌取材:选择有活
动性,皮肤损害,消毒皮肤。检查时戴消毒手套,用左手拇、食两指将患者皮肤捏紧提起,使局部皮肤变白,然后右手持脱刀切开一个5毫米长,3毫米深的切口,以刀刃刮取组织液,涂在载物片上,固定抗酸染色、镜检。切口棉球贴压,取材部位的多少视需要而定。
四、组织病理检查 对麻风的诊断、分型和疗效判定都有重要意义。取材应选择活动性损害,宜深达脂肪层,如损害不同,取材时需要同时切取两处送检,这对界线类麻风诊断是有价值的。麻风菌素试验:是一种简易的测定机体对麻风杆菌抵抗力的方法,它可部分地反映机体对麻风杆菌细胞免疫反应的强弱和有无。麻风菌素的种类有粗制麻风菌素、纯杆菌麻风菌素和纯蛋白麻风菌素,目前通用者为粗制麻风菌素(又称完整麻风菌素)。
1.试验方法和结果判断在前臂屈侧皮内注射粗制麻风菌素 0.1毫升,形成一个直径约6~8毫米的白色隆起,以后观察反应结果。早期反应:注射后48小时观察判断结果,注射处有浸润性红斑直径大于20毫米者为强阳性(卅),15~20毫米者为中等阳性(廿),10~15毫米者为弱阳性(+),5~10毫米者为可疑(±),5毫米以下或无反应者为阴性(-);晚期反应:注射21天观察判断结果,注射处发生红色浸润性结节并有破溃者为强阳性(卅),结节浸润直径大于5毫米者为中等阳性,结节浸润直径3~5毫米者为弱阳性(+),轻度结节浸润或在3毫米以下者为可疑(±),局部无反应者为阴性(-)。
2.临床意义早期反应表示机体对麻风杆菌的敏感性。晚期反应阳性表示机体对麻风杆菌的特异性细胞免疫反应的能力强,具有免疫力;晚期反应阴性说明机体对麻风杆菌的细胞免疫反应受到抑制,缺乏免疫力。麻风菌素晚期反应的强度与机体对麻风菌抵抗力的强度成正比。因此,麻风菌素试验对麻风病的分型,判断预后或机体抵抗力具有实际应用的价值。
在鉴别诊断时必须掌握麻风病的皮损特点,皮损常伴有感觉障碍,周围神经干常呈粗大,瘤型麻风的损害中常检查出麻风菌。用这些特点与其它疾病鉴别时,在一般情况下是可以鉴别的。
需要鉴别的皮肤病:瘤型麻风应与皮肤黑热病、神经纤维瘤、斑秃、结节性黄色瘤、鱼鳞病、酒渣鼻、脂溢性皮炎、结节性红斑、皮肌炎等鉴别:结核样型麻风应与肉样瘤、环状红斑、持久隆起性红斑、皮肤黑热病浅色斑型、环状肉芽肿、寻常性狼疮、体癣、远心性红斑等鉴别;未定类麻风应与白癜风、贫血痣、皮肤黑热病浅色斑型浅色斑型和花斑癣等鉴别:界线类麻风应与红斑性狼疮、皮肤黑热病、蕈样肉芽肿(浸润期)等鉴别。
需要鉴别的神经病:如脊髓空洞症,其它原因引起的多发性神经炎、外伤性周围神经损伤、进行性脊髓性肌萎缩、进行性增殖性间质性神经炎、进行性肌营养不良、股外侧皮神经炎、面神经麻痹等。
麻风病的治疗
要早期、及时、足量、足程、规则治疗,可使健康恢复较快,减少畸形残废及出现复发。为了减少耐药性的产生,现在主张数种有效的抗麻风化学药物联合治疗。
1、化学药物
(1)氨苯砜(DDS)为首选药物。开始剂量每天50mg,4周每天100mg,连续服用。每周服药6天,停药1天,连服3个月后停药2周。副作用有贫血、药疹、粒性细胞减少及肝肾功能障碍等。近年来,由于耐氨苯砜麻风菌株的出现,多主张采用联合疗法。
(2)氯苯吩嗪(B633)不但可抑制麻风杆菌,且可抗Ⅱ型麻风反应。100--200mg/日,口服。每周服药6天,停药1天。长期服用可出现皮肤红染及色素沉着。
(3)利福平(RFP)对麻风杆菌有快速杀灭作用。450~600mg/日,口服。
|
|||||||||||||||||||||||||||||||||||||||||
麻风反应
麻风反应是在麻风病慢性过程中,不论治疗与否,突然呈现症状活跃,发生急性或亚急性病变,使原有的皮肤和神经损害炎症加剧,或出现新的皮肤或神经损害。发生的原因尚未完全清楚。但某些诱因如药物、气候、精神因素、预防注射或接种、外伤、营养不良、酗酒、过度疲劳、月经不调、妊娠、分娩、哺乳等许多诱发因素都可引起。近年来认为麻风反应是由于免疫平衡紊乱所引起的一种对麻风杆菌抗原的急性超敏反应。麻风反应分为三型。
第一型麻风反应属免疫反应或迟发型变态反应。主要发生于结核样型麻风及界线麻风。其临床表现为原有皮损加剧扩大,并出现新的红斑、斑块和结节。浅神经干表现为突然粗大疼痛,尤以夜间为甚。原有麻木区扩大,又出现新的麻木区。旧的畸形加重,又可发生新的畸形。血液化验无明显异常,常规麻风杆菌检查阴性,或者查到少量或中等量麻风杆菌。本型反应发生较慢,消失也慢。根据细胞免疫的增强或减弱,分为“升级反应”和“降级反应”。“升级”反应时病变向结核样型端变化,“降级”反应时向瘤型端变化。
第二型麻风反应是抗原、抗体复合物变态反应,即血管炎性反应。发生于瘤型和界线类偏瘤型。反应发生较快。组织损伤亦较严重。其临床表现常见者为红斑,严重时可出现坏死性红斑或多形红斑。常伴有明显的全身症状如畏寒、发热等此外尚可发生神经炎、关节炎、淋巴结炎、鼻炎、虹膜睫状体炎、睾丸附睾炎、胫骨骨膜炎、肾炎以及肝脾肿大等多种组织器官症状。化验检查,可有白细胞增多、贫血、血沉加速、丙种球蛋白增高、抗链球菌溶血素“0”水平明显增高。反应前后查菌无明显变化。以颗粒菌为主。反应期持续时间,短者一、两周,长者数月,逐渐消退。
第三型麻风反应呈混合型麻风反应,系由细胞免疫反应和体液反应同时参与的一种混合型反应。主要发生于界线类麻风。其临床表现兼有上述两型的症状。
麻风病的预防
要控制和消灭麻风病,必须坚持“预防为主”的方针,贯彻“积极防治,控制传染”的原则,执行“边调查、边隔离、边治疗”的做法。发现和控制传染病源,切断传染途径,给予规则的药物治疗,同时提高周围自然人群的免疫力,才能有效的控制传染、消灭麻风病。鉴于目前对麻风病的预防,缺少有效的预防疫苗和理想的预防药物。因此,在防治方法上要应用各种方法早期发现病人,对发现的病人,应及时给予规则的联合化学药物治疗。对流行地区的儿童、患者家属以及麻风菌素及结核菌素反应均为阴性的密切接触者,可给予卡介苗接种,或给予有效的化学药物进行预防性治疗。
治愈标准
临床治愈标准LL及BB:皮损消失,近一年内神经干无压痛和一年内无麻风反应连续12个月查菌阳性,组织病理无麻风性改变,抗酸染色阴性。TT:皮损消退,近一年内神经干无压痛,感觉恢复或部分恢复。一年内无麻风反应,3个月查菌一次,连继4次阴性,组织病理无麻风性改变。未定类:查菌阳性者与LL同,查菌阴性者与TT同。
参看
站外链接
|
|
根据香港法例第599章 《预防及控制疾病条例》麻风(Leprosy)为需呈报的传染病。 |
|
|
麻风病为中华人民共和国丙类法定传染病。 |
|
|
汉生病为台湾第三类法定传染病。 |
|
|||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 关于“麻风病”的留言: | |
给麻风病条目的留言--175.143.143.143 2013年10月25日 (五) 11:37 (CST) 留言: 我有一个朋友,全身都腐烂,开始是起泡,现在又 不能坐 | |
| 添加留言 | |