沙眼
| A+医学百科 >> 沙眼 |
沙眼(Trachoma)是由沙眼衣原体(chlamydia)引起的一种慢性传染性结膜角膜炎,是致盲眼病之一。因其在睑结膜表面形成粗糙不平的外观,形似沙粒,故名沙眼。本病病变过程早期结膜有浸润如乳头、滤泡增生,同时发生角膜血管翳;晚期由于受累的睑结膜发生瘢痕,以致眼睑内翻畸形,加重角膜的损害,可严重影响视力甚至造成失明。
沙眼的英文词trachoma来源于希腊文trachys,也表示粗糙不平的意思。解放前沙眼在我国是致盲的首要原因。解放后在党和政府关怀下,对沙眼开展了广泛的防治,随着人民生活水平的提高,医疗卫生条件的改善,现在沙眼的发病率已大为降低。从北京顺义县及上海、云南、陕西等地进行的盲与低视力流行病学抽样调查(1988)结果中可以看到,上述大部分地区致盲的主要原因是由白内障、青光眼等非感染性疾患所致。但是,云南省的调查结果显示,在云南全省18万双眼盲患者中,白内障占第1位,约8万人;沙眼及其合并症占第2位,约3万人。所以,沙眼在我国致盲原因中所占的重要地位尚不容忽视。此外,本病在亚非地区不少发展中国家仍是致盲的主要原因。
目录 |
临床诊断
典型的沙眼,床上根据睑结膜有乳头和滤泡增生,角膜血管翳及结膜瘢痕的出现,较容易诊断。对早期沙眼的诊断尚有一定困难。有时只能初步诊断为“疑似沙眼”。根据1979年中华医学会眼科分会的决定,沙眼诊断依据为:①上穹隆部和上睑板结膜血管模糊充血,乳头增生或滤泡形成,或二者兼有。②用放大镜或裂隙灯检查可见角膜血管翳。③上穹隆部或/和上睑结膜出现瘢痕。④结膜刮片有沙眼包涵体。在第1项的基础上,兼有其他3项中之一者可诊断沙眼。
疑似沙眼者:上穹隆部及眦部结膜充血,有少量乳头(乳头为正常组织)增生或滤泡,并已排除其他结膜炎者。
病因学
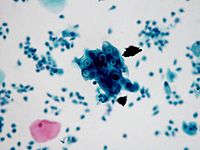
沙眼的分泌物能传染此病,早为人们所知。1907年Halberstaedter与Von Prowazek用光学显微镜和Giemsa染色,在沙眼结膜上皮细胞内发现包涵体,即上皮细胞内有红蓝色原体及深蓝色始体颗粒聚集,此包涵体具有基质(matrix),颇似外衣包围,被误称为“衣原虫(Chlamydozoa)”此后,相继有不少研究,但一直未分离出病原。1954年我国汤飞凡与张晓楼合作,在检查治疗大量病人的同时,采取病人眼部分泌物给猴眼接种,并同时将沙眼患者的分泌物接种小白鼠脑内试行分离培养,但结果完全阴性。1955年改用鸡胚接种,并注意选择活动性、无并发症及未经药物治疗的沙眼病例,使用链霉素杀灭标本中的细菌,终于在1956年首次分离培养成功。从此在世界上掀起沙眼研究的新热潮。由于此病原体能通过细菌滤器,寄生在细胞内,并形成包涵体,故当时认为是一种病毒。又认其大小、形态与一般病毒不同,称之为非典型或大型病毒。后经各国学者进一步研究了它的分子生物学及代谢机能等,证明它具有RNA和DNA及一定的酶,以二分裂的方式繁殖,具有细胞膜及壁并对抗生素敏感等,这些不符合病毒应有的基本性质。而与G细菌有很大程度的相似之处。1971年Storz和Page提出将这类微生物另立一目,称衣原体。1974年出版的《Bergey细菌鉴定手册》接受了这一分类:将其归入原核细胞界,薄壁菌门,立克次体纲,衣原体目、衣原体科、衣原体属、衣原体种,包括沙眼包涵体结膜炎衣原体种及鹦鹉热衣原体种。1989年出版的该手册第10版中,又新加入肺炎衣原体种。沙眼包涵体性结膜炎衣原体种再分为沙眼、淋巴肉芽肿及鼠肺炎三个生物变种。其中沙眼生物变种从抗株性上又分为A、B、Ba、C、D、E、F、G、H、I、J、K等12个免疫型,淋巴肉芽肿生物变种可分为L1、L2及L3等3个免疫型。
一般来说,地方流行性致盲沙眼大多由A、B、Ba及C型所致,有些作用称这几型大多由流行性沙眼衣原体组;而D~K型主要引起生殖泌尿系感染;如尿道炎、宫颈炎、附睾炎等,以及包涵体性结膜炎,故称眼-生殖泌尿组衣原体。1966年我国的王克乾、张晓楼等采用小鼠毒素保护试验,将我国不同地区10年间分离的46种沙眼衣原体分成Ⅰ、Ⅱ两种免疫型,Ⅰ型以TE-55样为代表,Ⅱ型以TE-106样为代表,两型比例为2∶1。但Ⅰ、Ⅱ两型和上述15种沙眼衣原体免疫型的对应关系一直不能肯定。张力、张晓楼等(1990)用微量免疫荧光试验(Micro immunofluorescence Test)对中国华北沙眼流行区沙眼衣原体免疫型进行检测,结果表明我国华北地区沙眼流行以B型为主,C型次之。
沙眼衣原体可感染人的结膜、角膜上皮细胞。在其生活周期中有两个生物相:原体(elementary body)是感染相,大小约0.3μm,具有细胞壁,可存活于细胞外;始体(initial body)亦称网状体(reticulate body)是繁殖相,体积较大,约0.8μm,无感染性。原体侵入宿主细胞后,在胞浆内发育转变为始体,以二分裂方式,形成子代原体。胞浆内充满后则破裂释放出原体,游离的原体再侵入正常的上皮细胞,开始新的周期。每一周期约为48小时。
沙眼原发感染,愈后可不留瘢痕。但在流行地区,卫生条件差,常有重复感染。原发感染已使结膜组织对沙眼衣原体致敏,再遇沙眼衣原体时,则引起迟发超敏反应。沙眼在慢性病程中,常有急性发作,可能就是重复感染的表现。多次的反复感染,加重原有的沙眼血管翳及瘢痕形成,甚至睑板肥厚变形,引起睑内翻倒睫,加重角膜的混浊,损害视力,甚至失明。除重复感染外,合并其他细菌性感染,也使病情加重。
病理
沙眼衣原体仅侵入睑结膜及穹隆结膜上皮细胞,但引起的病理变化则达深部组织。首先表层上皮细胞表现变性脱落,而深层者则增生,随着病程发展,上皮细胞增生很快,使上皮层不再平滑,而形成乳头。乳头的实质里有扩张的微血管、淋巴管与淋巴细胞。于此同时结膜上皮下组织即发生弥漫性淋巴细胞浸润,同时有限局性聚集,形成滤泡。滤泡中央部有很多淋巴母细胞、巨噬细胞及网织细胞,其周围则为大量的小淋巴细胞。承受病程的进展,滤泡发生变性及坯 煞费苦心,继而结缔组织增生形成瘢痕。睑板亦有弥漫性淋巴细胞浸润而致肥厚,严重者结缔组织增生,使之变形。角膜血管翳皆自上方角膜缘开始,角膜微血管扩张并向角膜中央部分发展,伴有细胞浸润,初位于浅层,继则向角膜下方及深层发展。初呈垂帘状,严重者可侵及全部角膜。
临床表现
潜伏期约为5~12日。通常侵犯双眼。多发生于儿童少年时期。
1.症状 多为急性发病,病人有异物感、畏光、流泪,很多粘液或粘液
性分泌物。数周后急性症状消退,进入慢性期,此时可无任何不适或仅觉眼易疲劳。如于此时治愈或自愈,可不留瘢痕。但在慢性病程中,于流行地区,常有重复感染,病情加重。角膜上有活动性血管翳时,刺激症状变为显著,视力减退。晚期常因后遗症,如睑内翻、倒睫、角膜溃疡及眼球干燥等,症状更为明显,并严重影响视力,甚至失明。
2.体征
⑴急性沙眼:呈现急性滤泡结膜炎症状,睑红肿,结膜高度充血,因乳头增生睑结膜粗糙不平,上下穹隆部结膜满面滤泡,合并有弥漫性角膜上皮炎及耳前淋巴结肿大。数周后急性炎症消退,转为慢性期。
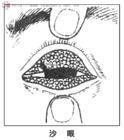
⑵慢性沙眼:可因反复感染,病程迁延数年至十多年。充血程度虽减轻,但与皮下组织有弥漫性细胞浸润,结膜显污秽肥厚,同时有乳头增生及滤泡形成(图1),滤泡大小不等,可显胶样,病变以上穹隆及睑板上缘结膜显著。同样病变亦见于下睑结膜及下穹隆结膜,严重者甚至可侵及半月皱壁。角膜血管翳:它是由角膜缘外正常的毛细血管网,越过角膜缘进入透明角膜,影响视力,并逐渐向瞳孔区发展,伴有细胞浸润及发展为浅的小溃疡,痊愈后可形成角膜小面。细胞浸润严重时可形成肥厚的肉样血管翳(pannus crassus)。
图1 沙眼滤泡
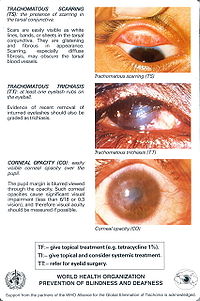
在慢性病程中,结膜的病变逐渐为结缔组织所取代,形成瘢痕。最早出现在上睑结膜的睑板下沟处,呈水平白色条纹,以后逐渐呈网状,待活动性病变完全消退,病变结膜全部成为白色平滑的瘢痕(图2)。
图2 沙眼瘢痕
沙眼的病程和预后,因感染轻重与是否反复感染有所不同。轻者或无反复感染者,数月可愈,结膜遗留薄瘢或无明显瘢痕。反复感染的重症病人,病程可缠绵数年至十多年,慢性病种中,可由其他细菌感染和重复感染时则常呈急性发作。最后广泛结瘢不再具有传染性,但有严重的并发症和后遗症,常使视力减退,甚至失明。
为了防治沙眼和调查研究的需要,对沙眼有很多临床分期的方法。我国1979年全国第二届眼科学术会讨论时,重新制定了沙眼的分期:
Ⅰ期——进行期:即活动期,乳头和滤泡同时并存,上穹隆结膜组织模糊不清,有角膜血管翳。
Ⅱ期——退行期:自瘢痕开始出现至大部变为瘢痕。仅残留少许活动性病变为止。
Ⅲ期——完全结瘢期:活动性病变完全消失,代之以瘢痕,无传染性。
同时还制定了分级的标准:根据活动性病变(乳头和滤泡)占上睑结膜总面积的多少,分为轻(+)、中(++)、重(+++)二级。占1/3面积以下者为(+),占1/3~2/3者为(++),占2/3以上者为(+++)。
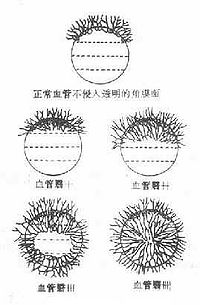
并确定了角膜血管翳的分级法:将角膜分为四等分,血管翳侵入上1/4以内者为(+),达到1/4~1/2者为(++),达到1/3~3/4者为(+++),超过3/4者为(++++)(图3)。
图3 角膜血管翳
1.正常血管不侵入透明角膜 2.血管翳(+)
3.血管翳(++) 4.血管翳(+++) 5.血管翳(++++)
国际上较为通用者为MacCallan分期法:
Ⅰ期——浸润初期:睑结膜与穹隆结膜充血肥厚,上方尤甚,可有初期滤泡与早期角膜血管翳。
Ⅱ期——活动期:有明显的活动性病变,即乳头、滤泡与角膜血管翳。
Ⅲ期——瘢痕前期:同我国第Ⅱ期。
Ⅳ期——完全结瘢期:同我国第Ⅲ期。
鉴别诊断
1.结膜滤泡症(conjunctival folliculosis)常见于儿童,皆为双侧,无自觉症状。滤泡多见于下穹隆部与下睑结膜。滤泡较小,大小均匀相似,半透明,境界清楚,滤泡之间的结膜正常,不充血,无角膜血管翳,无瘢痕发生。沙眼的滤泡多见于上穹隆部与上睑结膜,混浊不清、大小不等、排列不整齐,并有结膜充血和肥厚等症状。
2.慢性滤泡性结膜炎(chronic follicular conjunctivitis) 常见于学龄儿童及青少年,皆为侧,颗粒杆菌(B.granulosis)可能为其病因。晨起常有分泌物,眼部有不适感。滤泡多见于下穹隆与下睑结膜,大小均匀,排列整齐;结膜虽充血,但不肥厚;1~2年后自愈,无瘢痕形成;无角膜血管翳。
3.春季结膜炎(vernal conjunctivitis) 此病有季节性,主要症状为刺痒。睑结膜上的乳头大而扁平且硬,上穹隆部无病变,易于鉴别。分泌物涂片中可见嗜酸细胞增多。
4.包涵体结膜炎(inclusion conjunctivitis) 成年人与新生儿包涵体性结膜炎在结膜刮片中皆可见包涵体,其形态与沙眼包涵体相同,难以分别。但包涵体性结膜炎皆以急性开始,滤泡皆以下穹隆部与下睑结膜为著,无角膜血管翳,数月至1年即可自愈,并不形成瘢痕,可与沙眼鉴别。
沙眼应该做哪些检查?
1.病原学检测
(1)涂片检测衣原体包涵体:近年有报告用Papanicolaon染色法检测沙眼衣原体包涵体,敏感性83%,方法简便,是最常用的筛选方法,可用于高危人群的筛选。
(2)细胞培养法:认为是检测沙眼衣原体的金标准,但费时,且要求一定的设备技术条件,难作为临床常规检测手段。
2.分子生物学方法 原位杂交法检测宫颈或直肠活检标本中沙眼衣原体DNA。亦可用PCR法检测,可明显提高检测敏感性,且可用于鉴定其种及血清型,可用于诊断、疗效判断及流行病学调研,此方法检出率高于其他方法(表1)。亦有报告用热启动聚合酶链反应(hot start PCR,HSPCR),可明显降低非特异性扩增,减少假阳性反应。
治疗措施
一旦发现沙眼应及时治疗。治疗方法可选局部用药,常用眼药水有0.05%~0.1%利福平、10%~30%磺胺醋酰钠、0.1%酞丁胺等,每日~4次,晚上用眼膏1次,如0.5%四环素眼膏、0.5%金霉素眼膏等。全身用药因用药时间长和药量过大,易发生副作用,故很少使用。有时也可采用手术疗法。重度沙眼滤泡较多者,可用海螵蛸棒磨擦法及压榨法治疗,操作时应注意消毒,磨擦手法不可过重,切不可损伤角膜,病变严重而广泛时,可分期分阶段进行磨擦。此法只起辅助作用,仍要配合药物治疗。严重的沙眼并发症,如沙眼性上睑下垂、睑内翻倒睫、睑球粘连等,可以采取手术矫正。角膜血管翳严重者可考虑施行角膜缘血管电烙术。中医治疗本病,当内外兼施,轻症可以局部点药为主,重症则除点眼药外,宜配合内治,以疏风清热,活血通络为基本治法。
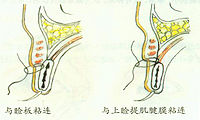
自磺胺及抗生素应用后,沙眼治疗上有了显著进行。实验研究证明,利福平、四环素、金霉素、土霉素、红霉素、磺胺及氯霉素等对沙眼衣原体有抑制作用。
1.局部用药 0.1%利福平或0.5%金霉素或四环素眼药水每日滴眼3~6次,效果较好。但此类药物水溶后,数周即逐渐失效,需重新配制。若制成眼药膏或混悬液可保存较久。10%~30%磺胺醋酰钠和0.25%~0.5%氯霉素眼药水易于保存,效果亦佳。前述各药一般需持续用药1~3个月。亦可行间歇疗法即用药3~5日后,停药2~4周,再行用药,效果亦佳,易于坚持,对于大部分结瘢而仍有残余乳头增生“小岛”者,可以硫酸铜笔腐蚀,促进结瘢。
2.全身治疗 急性期或严重的沙眼,除局部滴用药物外,成人可口服磺胺制剂等。连续服用7~10天为一疗程,停药1周,可再服用。需2~4个疗程,应注意药物的副作用。
3.手术治疗 乳头增生严重的,可行药物摩擦,以棉签或海螵蛸棒蘸蛸棒蘸磺胺或四环素,摩擦睑结膜及穹隆结膜。滤泡多者行压榨术,局麻下以轮状镊子挤破滤泡,排出其内容,同时合并药物治疗,促进痊愈。对消眼的后遗症如少数倒睫可行电解术,睑内翻倒睫者,需作手术矫正。
【治法】散风清脾,祛湿。
【方名】除风清脾饮。
【组成】陈皮10克,连翘10克,防风8克,知母10克,玄明粉(冲服)12克,黄芩10克,玄参10克,黄连10克,荆芥6克,大黄10克,桔梗10克,生地黄10克。
【用法】水煎服,每日剂,日服2次
预防
沙眼衣原体常附在病人眼的分泌物中,任何与此分泌物接触的情况,均可造成沙眼传播感染的机会。
因此,应加强宣传教育,把防治眼病的知识传给群众,贯彻预防为主的方针。培养良好卫生习惯。不用手揉眼,毛巾、手帕要勤洗、晒干;托儿所、学校、工厂等集体单位应分盆分巾或流水洗脸,对沙眼病人应积极治疗,加强理发室、浴室、旅馆等服务行业的卫生管理,严格毛巾、脸盆等消毒制度,并注意水源清洁。
危害
沙眼引起不孕
一些人误认为沙眼是沙粒吹入眼中引起的。其实,沙眼是由于感染了衣原体而造成的一种结膜和角膜的慢性炎症性眼病。这种衣原体不仅能引起沙眼,还可能导致女性不孕。
女性不孕,尤其是输卵管性不孕,其原因是多方面的,不过,真正开始把不孕当做沙眼衣原体感染的结果来认识,这还只是近些年的事情。很早以前人们就曾经注意到结核杆菌以及淋病双球菌的感染为输卵管性不孕的原因。当进入90年代后,伴随着沙眼衣原体诊断技术的不断进步,发现这一原因引起的不孕开始在不孕病人中占有一定比例。现已证明,这种生殖感染性疾病起源于宫颈管,可波及腹腔,于输卵管内腔、伞端以及周边发病,造成粘连,以致对拾卵和输送卵的功能产生不良影响,进而妨碍妊娠。
经调查妇科门诊病人发现大约10%能够检测出沙眼衣原体。而且,年龄小的年龄组发生率较高,其发生率随着性伴侣人数的增加而上升。尤其在青春期的少女,其抗原检出率相当高。因为正处于未生育年龄,对以后的妊娠和分娩将会带来严重影响。
沙眼衣原体感染的症状可表现为下腹痛和性交痛。如果此时进行药物治疗,完全可以将感染治愈,进而使可能出现的并发症————输卵管损伤消灭在萌芽之中。因此,女性不孕症在未发现其它不孕原因时,应首先想到是否感染过沙眼衣原体,并做沙眼衣原体感染抗原检查。进一步的检查还包括子宫输卵管造影,可判断输卵管的通畅情况以及有无粘连。当无法确定输卵管的通畅性时,可进行腹腔镜检查,同时可进行腹腔镜下粘连剥离,这已成为一种重要治疗手段。
沙眼引起失明
得了沙眼,如不积极治疗,任其发展下去,可发生严重并发症,有的可能造成视力减退,甚至失明。
1)睑内翻倒睫。重症沙眼由于睑板肥厚变形,使睑缘向内卷曲,睫毛也随之内倒(倒睫毛),像毛刷一样在角膜上刷来刷去,久而久之使角膜上皮损伤,常继发细菌或病毒感染,形成角膜溃疡,继之角膜发生混浊、斑翳,甚至白斑,俗称“白蒙”,严重影响视力,重者失明。
2)角膜血管翳。沙眼在侵犯结膜的同时,角膜上缘往往也被累及。可发生水肿,点状浸润,并有成排的新生血管长入角膜浅层,严重时可波及整个角膜,视力受到严重破坏。
3)眼球干燥,睑球粘连。患沙眼时,由于结膜全面瘢痕化,使睑部泪腺和结膜杯状细胞(分泌粘液)遭到破坏,眼泪减少或根本无泪,角膜干燥,有的发生溃疡,结膜粗糙不平,重者形似皮肤,覆盖整个角膜,眼球转动受限,视力明显下降,甚至失明。
并发症
①沙眼性上睑下垂:沙眼感染早期即可出现,上睑提举无力呈欲睡状。在早期是沙眼引起的浸润、充血、水肿而使上睑重量增加和米勒氏肌被侵犯所致。晚期则由于米勒氏肌被破坏、瘢痕形成、失去收缩能力而成永久性上睑下垂。
②睑内翻倒睫:极为常见,由于结膜瘢痕收缩和睑板弯曲畸形,使睑缘向内翻转,而导致睫毛倒向角膜侧生长即倒睫,其刺激角膜引起不适。
③角膜混浊:角膜是俗称的黑眼球,严重的角膜血管翳及睑内翻倒睫摩擦角膜以致角膜溃疡,角膜混浊变白,视力下降。
④睑球粘连:穹窿部因结膜瘢痕收缩而缩短,甚至完全消失,尤以下方穹窿部为显著,当牵引下睑时在眼睑和眼球间的结膜可见有垂直的皱襞,即为本征。
⑤实质性结膜干燥症:由于结膜广泛结瘢,使杯细胞和副泪腺分泌功能遭到破坏,泪腺管闭塞,以致结膜不能被湿润,而逐渐干燥,角结膜上皮发生角化,表现为干涩、刺痒等不适。
⑥慢性泪囊炎:沙眼病变累及泪道粘膜,鼻泪管发生狭窄或阻塞,导致慢性泪囊炎,表现为流泪、流脓或挤压鼻根部大量脓液溢出。
参看
健康问答网关于沙眼的相关提问
|
|||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 关于“沙眼”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |