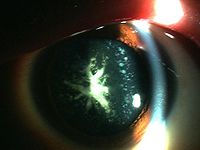
先天性白内障
| A+医学百科 >> 先天性白内障 |
先天性白内障是儿童常见的眼病。出生后第一年发生的晶体部分或全部混浊,称为先天性天性白内障。由于在婴儿出生时
已有引起晶体混浊的因素,但还未出现白内障;而晶体的混浊是在一岁内发生,因此先天性白内障又称为婴幼儿白内障。先天性白内障可以是家族性的或是散发的;可以单眼或者双眼发病;可以伴发其它眼部异常。此外,多种遗传病或系统性疾病也可伴发先天性白内障。但是最多的还是只表现为白内障的一异常。本病有许多种类型,有不同的病因。为明确诊断,有时需做必要的实验室检查。由于先天性白内障在早期即可以发生剥夺性弱视,因此其治疗又不同于一般成人白内障。
目录 |
疾病分类
按晶体混浊的形态、部位、病因进行分类:
1、前极白内障:是在胚胎时期晶体泡从外胚叶完全脱离所至,双眼晶体混浊对称,位于晶体前囊的正中,成一圆点状,有时稍突出于前房呈金字塔形,一般范围较小。不影响视力。
2、后极白内障:其混浊位于晶体后囊正中,此种白内障虽然多为静止性,但因接近眼球光学中心,故对视力影响。
3、绕核白内障:双名板层白内障,是儿童常见的白内障,双侧对称,此种白内障晶体的胚胎核多较透明,其特征是围绕胎儿核的板层混浊。在核周围有许多带形混浊包绕,并有许多白色条索样混浊骑跨在带形混浊区的赤道部上,故称绕核白内障,其视力下降程度与中央区核混浊的大小及密度有关。
4、冠状白内障:常为比侧对称,不少有遗传因素,晶体混浊多在青春期后不久出现。位于周边皮质深层,混浊呈大小不等的短棒状,水滴状,其园端指向中央,由于呈放射状排列,形如花冠,此种白内障为静止性晶体中央部透明,不影响视力,位有些病人伴有老年皮质性白内障。
5、全白内障:双侧对称的晶体完全混浊,病因可以是遗传性的常合并其他眼部畸形,也可以由于子宫内炎症引起。
治疗措施
先天性白内障有不同的临床表现,不同的病因,可为单眼或双眼患病,有完全性或是不完全性晶体混浊。由于患眼有混浊的晶体遮挡,干扰了正常视网膜刺激,影响视觉系统的正常发育而可能产生剥夺性弱视,同时还可能导致或加重斜视、眼球震颤,严重影响患儿的视觉发育,所以其治疗不同于成人白内障。必须早期治疗先天性白内障,早期手术,使固视反射能正常建立。
1.保守治疗
双侧不完全白内障如果视力在0.3以上,则不必手术。但婴幼儿无法检查视力,如果白内障位于中央,通过清亮的周边部分能见到眼底,可不考虑手术。可长期用扩瞳剂,直到能检查视力时,决定是否手术。但是阿托品扩瞳,产生了调节麻痹,因此阅读时需戴眼镜矫正。
应该注意的是视力与晶体混浊的密度有关,而与混浊范围的关系不密切,如5.5mm的晶体混浊与2.0mm混浊视力可能相同。
以往曾认为单眼的不完全白内障不必手术。实际上术后及时采用遮盖疗法、光学矫正(戴镜、配接触镜)、经络穴位按摩、精细训练、红光刺激、后像等治疗,还是可以达到比较好的视力的。
2.手术治疗
(1)术前检查:
眼部 :首先应了解患儿的视力。因3~4岁以下的儿童很难查视力,可通过患儿的固视反射,或对外界环境的反应能力对视力进行初步判断。为明确晶体混浊的性质和程度、混浊是在逐渐加重还是在退行,应定期做裂隙灯和眼底检查。
全身 :应注意是否伴有其它系统的异常,请专科医生检查,以便排除心血管和中枢神经系统的疾患,防止手术麻醉时发生意外。
此外,应仔细询问病人的家族史和遗传史,有助于疾病的诊断和了解预后。
(2)手术时间:因白内障的类型不同,选择手术的时间亦不同。
双眼完全性白内障: 应在出生后1~2周手术,最迟不可超过6个月。另一眼应在第一眼手术后48小时或更短的时间内手术。缩短手术时间间隔的目的更为了防止在手术后因单眼遮盖而发生剥夺性弱视。
双眼不完全性白内障 若双眼视力0.1或低于0.1,不能窥见眼底者,则应争取早日手术;若周边能窥见眼底者,则不急于手术。
单眼完全性白内障 :以往多认为单眼完全性白内障手术后不能恢复视力,因为30%~70%完全性单眼白内障并发有其它眼部异常(小眼球、眼球震颤、斜视以及某些眼底病),同时已有弱视存在。但近年来的临床资料表明,如果能在新生儿期甚至在出生后7小时内手术,术后双眼遮盖,第4天配带接触镜(26.00~30.00D),定期随诊,直至可辨认视力表时,有较多的患眼还是可以达到0.2以上。而如果在1岁后手术,即便手术很成功,瞳孔区清亮,视力很难达到0.2。因此特别强调单眼白内障必须早期手术,并且要尽早完成光学矫正,配合严格的术后弱视治疗措施。
风疹综合征患儿不宜过早手术。因为在感染后早期,风疹病毒还存在于晶体内。手术时潜伏在晶体内的病毒释放而引起虹膜睫状体炎,有5%一2%在手术后因炎症而发生眼球萎缩。风疹综合征白内障多为中央混浊,周边皮质清亮,因此可选用光学虹膜切除术。
(3)手术方式:自1960年Scheie改进了白内障吸出术后,目前该手术已广泛用于治疗先天性白内障。此手术简单、安全,可用于出生后不久的新生儿。光学虹膜切除术有一定的局限性,线状摘除术和刺囊术已很少应用。
光学虹膜切除术: 适用于散瞳后可提高视力且混浊范围小的板层白内障、核性白内障或前后极白内障。虹膜切除后改变了瞳孔的大小和位置,切除部位通常选择颞上象限,因上睑遮盖,对外观无明显影响。
白内障吸出术 :在全麻下手术,用手术显微镜,1%阿托品充分散大瞳孔,角膜缘切口约2mm长,刺囊刀或号针头伸入前房后,将晶体前囊膜充分划破,用注吸针吸出前囊膜和皮质。
吸出术保持了晶体后囊膜的完整性,但术后很快有上皮从周边向中央生长,数周后后囊膜变为半透明,影响视网膜成像。因此,目前推荐以玻璃体切割器在一次手术时即将玻璃体和晶体后囊膜切割和吸出,称为晶体切除术。因为婴幼儿和儿童的晶体后囊膜与玻璃体融合在一起,切开后囊膜时,也会同时切开玻璃体前界膜。使用玻璃体切割器可以从角膜缘切口,也有经睫状体平部切口。
(4)YAG激光与膜性白内障: 先天性白内障吸出术后90%有继发的膜形成,1/2以上的膜需手术切开才可提高视力。自从1982年YAG激光用于治疗膜性白内障以后,在有条件的地方已广泛应用,它具有简单、有效和安全的优点。一次手术成功率为97%,95%以上治疗后视力增进。白内障吸出术后一月即可行YAG激光后囊膜切开术,囊膜切口直径可为3.7mm。
YAG激光治疗的并发症是,眼压升高,一般是在术后2~4小时发生,24小时内眼压可恢复正常。虹膜血管损伤或是牵拉了虹膜和晶体囊膜的粘连,引起虹膜出血或少量前房出血。囊膜碎片进入前房或玻璃体后,可引起轻度色素膜炎。6~20月后少数(3%~9%)发生黄斑囊样水肿。极少数可发生视网膜裂孔和视网膜脱离。YAG激光还可损伤人工晶体。虽然YAG激光治疗膜性白内障有上述并发症,但在目前仍不失为治疗膜性白内障的最好方法。
(5)人工晶体植入:Choyce(1955)首先在先天性白内障用前房型人工晶体,但有许多并发症,现已不用。Shearin8(1977)首先用后房型人工晶体,近年来后房型人工晶体已广泛用于成人和儿童。
婴幼儿和儿童植入人工晶体的目的,除了提高视力,还能防治弱视和发展融合力。但是由于婴幼儿和儿童眼组织的特点,术中和术后的并发症明显多于成年人,因此不作为常规手术,一般最早在2岁以后手术。
术中并发症: 因婴幼儿和儿童的巩膜坚硬度低,在术中有巩膜塌陷的倾向,尤其是当巩膜切口较大时容易发生,严重者有眼内容物流失的危险。
术后并发症 :由于巩膜塌陷,前房浅,晶体植入与角膜内皮接触,可造成线状角膜炎,但婴幼儿和儿童的角膜内皮活性高,所以在术后48~72小时即可恢复。其它并发症与成年人术后的并发症相同。如虹膜睫状体炎,眼内炎、泡性角膜病变,黄斑囊样水肿、青光眼等。
(6)角膜接触镜:单眼先天性白内障早期手术,术后配带接触镜是防治弱视和恢复视力的关键。单眼白内障手术后如果以眼镜矫正,双眼的影像差是22%~35%,接触镜的影像差可降至8%,而且没有戴眼镜矫正无晶体眼所产生的三棱镜副作用(图1),因此周边部的视力比戴眼镜好些,视网膜像面积增大。婴幼儿也可以戴接触镜。其缺点是婴幼儿和儿童戴接触镜有一定困难,镜片容易丢失、变形或破裂,最大的危害是有化脓性角膜溃疡的危险。此外,由于新生儿的角膜曲率半径小,所需的正号镜片度数高,紧扣在角膜上,因此容易引起角膜水肿和上皮病变。
婴幼儿的角膜曲率半径应在全底下测量,并测屈光度。白内障术后6日即可戴接触镜。屈光度是随着年龄的增加而递减。一般小于1月者为+35D,1月+十30D,2月+25D,3月+20D。应该定期进行屈光检查,2月婴幼儿每周1次。1月者为每月2次,2月者为每月1次,以后可延长检查时间间隔。戴亲水软镜或硬镜均可,但高度数的正号镜片常不合适。小学生应有2副镜片,一为远用,一为阅读用。
3.术后弱视治疗
白内障治疗的目的是恢复视力,首先应注意防止剥夺性弱视的发生。由于患眼有混浊的晶体遮挡,干扰了正常视网膜刺激,影响视觉系统的正常发育而产生剥夺性弱视。如果新生猴的双眼遮盖12周以后,可以产生不可逆的弱视,并发现从外侧膝状体至大脑皮质有永久性神经元变性。猴发生弱视的时间与白内障患儿发生摇摆动性眼球震颤的时间是一致的。因此推测12周是产生严重不可逆的弱视的临界时间。已有的资料表明,4月前治疗剥夺性弱视是可逆的,6月后治疗效果很差。 剥夺性弱视为单侧或双例,如果弱视发生,2~3月的婴儿即可有眼球震颤,表明没有建立固视反向,因此必须早期治疗先天性白内障,使固视反射能正常建立。
先天性白内障术后还应积极治疗剥夺性弱视。从理论上说,及时按照以上手术时间安排,患者可以获得理想的视力。但是临床往往与理论脱节,很多患儿的视力并没有获得如期进展。术后视力能否提高,在很大程度上取决于父母的配合和耐心,因为不足1~6岁患儿多不合作,需更换许多镜片。对于单眼先天性白内障患者来说,术后(包括第一次手术以后)的管理关键,就是做好健眼的严格遮盖,坚持戴矫正眼镜,因为患者还有一只健眼,所以遮盖对幼儿患者来说是十分困难的事情,他随时都准备拉开眼罩。而对于双眼先天性白内障患者,术后的管理关键,除了坚持戴矫正镜,就是要做好双眼交替遮盖:婴幼儿不会指认视力表,我们无从知道他哪一眼视力好一些、哪一眼视力差一些,可将双眼轮替遮盖,让双眼都有被强制视物的机会。如果长期任意放开双眼,有可能导致某一眼视力极低,等到患儿会指认视力表时,该眼的视力可能降低到接近于盲,已经无可救治。
除遮盖疗法、光学矫正(戴镜、配接触镜)外,先天性白内障术后弱视的治疗措施还有经络穴位按摩、精细训练、红光刺激、后像等。术后视力能否提高,还取决于父母对于疗法的选择。采用精细训练、红光刺激、后像等疗法需要孩子主动去做,家长需要检查和控制孩子主动做的质和量;过度的训练还可能导致视疲劳甚至产生近视;中医的经络穴位按摩是祖国文化的瑰宝,只需要患儿被动接受,能够确保治疗的质和量。进行按摩治疗也应把握时机,第一次手术的3个月后可进行治疗;植入人工晶体3个月后及时进行治疗,也会产生好的效果。而在植入人工晶体若干年后才考虑采用按摩疗法,则收效不如前者。
总之,为使先天性白内障患者恢复视力,减少弱视和盲的发生,应该强调早期手术的重要性,以及术后配合积极的光学矫正措施和治疗措施。
疾病病因
当新生儿有一眼或双眼思白内障时,应该明确其病因。如果有阳性家族史,则与遗有关。此外,环境因素的影响也是其发病原因,有部分是全身疾患的并发病。即便是经过家系分析或是实验室检查后,仍有1/3病例不能查出病因。这类原因不明的白内障称为特发性白内障。病人没有其它的眼部异常,亦无全身疾思,可能系多因素造成品体混浊。推测这组病人中有1/4是新的常染色体显性基因突变所致。有部分与系统性疾病有关,但是由于系统病的表现很轻而被忽略或不能辨认。
1.遗传 近50年来对于先天性白内障的遗传已有更深入的研究,大约有1/3先天性白内障是遗传性的(图2,图3)。其中常染色体显性遗传最为多见。我国的统计资料表明,显性遗传占73%,隐性遗传占23%,尚未见伴性遗传的报导。在血缘配婚比率高的地区或国家,隐性遗传也并非少见。
先天性白内障的遗传学研究虽然已有了百余年的历史,但是由于本病有不同的类型,不同的基因位点和遗传异质性,因此给研究带来了一定的困难。从50年代即开始研究先天性白内障的基因位点,至少有12个致病基因位于不同染色体的不同位点。目前发现常染色体显性遗传性先天性白内障至少有3个,不同的位点在2个染色体上。有一种类型的白内障(后极型)的致病基因位于16号染色体与亲血色球蛋白(haptoglobin)连锁;还有一种类型的胚胎核白内障的致病基因位于2号染色体,另有一种类型的胚胎核,胎儿核白内障的致病基因位于1号染色体。显性遗传的白内障由于外显率不全,因而表现为不规则的显性遗传,即隔代遗传,这样的病例有可能认为隐性遗传或是原因不明的先天性白内障。
常染色体隐性遗传的白内障较为少见。多与近亲配婚有关。近亲配婚后代的发病率要比随机配婚后代的发病率高10倍以上。比较常见的是核性白内障。隐性遗传白内障也会出现分类的错误,因为在随机配婚的家族中,如果父母表型正常,但却是白内障致病基因的携带者,其子女中如有一名先天性白内障患者,就会被误认为是原因不明的白内障。
由于目前还没有检出隐性基因携带者的方法,因此禁止近亲配婚是减少隐性遗传白内障的重要措施。现已知此类白内障有2~3个致病基因。
X-连锁隐性遗传白内障更为少见。有1个致病基因。男性病人多为核性白内障,静止不变或者逐渐发展为成熟期白内障。女性携带者有Y字缝混浊,没有视力障碍。
动物实验已观察到遗传性先天性白内障,如脉鼠的常染色体显性遗传核性白内障、隐性遗传的兔Y字缝白内障,以后均可逐渐发展为完全性白内障。
无家族史的散发性白内障,有可能是常染色体显性基因的突变,患者为该家系的第一代白内障思者,其子女就会有50%的患病机会。
在先天性白内障的分子遗传学研究中,发现其结果是不一致的,这是由于本病有不同的基因位点,并呈多态性。在DNA重组技术的研究中,发现晶状体的γ基因缺陷可造成遗传性先天性白内障。另有学者认为白内障的发生是与21号染色体。晶体蛋白的基因缺陷和12号染色体晶体MIP蛋白基因缺陷有关。应用激光拉曼光谱研究遗传性白内障中发现,在白内障开始形成时,表现晶体酷氨酸残基改变,巯基转化为二硫键,交联成大分子聚合物,使混浊的晶体蛋白聚合物处于稳定状态。
2.非遗传性 除遗传外,环境因素的影响是引起先天性白内障的另一重要原因。约占先天性白内障的1/3。
应该提出的是母亲在妊娠期前2月的感染,是导致白内障发生的一个不可忽视的因素。妊娠期的感染(风疹、水痘、单纯疤疹、麻疹、带状疤疹以及流感等病毒),可以造成胎儿晶体混浊。此时期晶体囊膜尚未发育完全,不能抵御病毒的侵犯,而且此时的晶体蛋白合成活跃,对病毒的感染敏感,因此影响了晶体上皮细胞的生长发育,同时有营养和生物化学的改变,晶体的代谢紊乱,从而引起混浊。在妊娠的后期,由于胎儿的晶体囊膜已逐渐发育完善,有了保护晶体免受病毒侵害的作用。
在多种病毒感染所致的白内障中,以风疹病毒感染最为多见。1964~1965年国有一次风疹大流行,有2万名儿童罹患风疹综合征,其中有50%伴发先天性白内障,在出生时或生后的一年内即有晶体混浊。混浊的程度与病毒侵犯晶体的时间或程度有关。 此外,随着各种性病发病率的上升,单纯疤疹病毒Ⅱ型感染所致的白内障亦应给予重视。新生儿可以从母亲的产道受病毒感染。已有报告在病人的晶体皮质内培养出单纯疤疹病毒Ⅱ型。新生儿的晶体可为透明,但白内障不久很快发生。
妊娠期营养不良,盆腔受放射线照射,服用某些药物(如大剂量四环素、激素、水杨酸制剂、抗凝剂等)、妊娠期患系统疾病(心脏病、肾炎、糖尿病、贫血、甲亢、手足抽搦症、钙代谢紊乱)以及维生素D缺乏等,均可造成胎儿的晶体混浊。
先天性白内障另一个常见的原因是胎儿最后3月的发育障碍。典型表现是早产儿出生时体重过低和缺氧,中枢神经系统损害。已有动物实验证实宫内缺氧可以引起先天性白内障。
约有2.7%早产儿在出生后有白内障,晶体前后囊下有清晰的泡,双眼对称,泡可以自行消退或逐渐发展成后囊下弥漫混浊。此外,发育不成熟的早产儿,常需吸入高浓度氧气,多有早产儿视网膜病变,数月后可有晶体混浊。
总之,在非遗传性的先天性白内障中,环境因素的影响是造成白内障的重要原因。因此要强调围产期保健,以减少先天性白内障的发生。
3.散发性 约有1/3先天性白内障原因不明,即散发性,无明显的环境因素影响。在这组病例中可能有一部分还是遗传性的,新的常染色体显性基因突变,在第一代有白内障,但无家族史,因此很难确定是遗传性。隐性遗传的单发病例也很难诊为遗传性。
流行病学
先天性白内障是一种较常见的儿童眼病,但以往在我国还没有其患病率的统计。近年来通过致盲性眼病和遗传性眼病的普查,总结出我国先天性白内障的群体患病是0.05%(1:1918),低于国外(Francois,0.4%)的思病率。
由于本病是造成儿童失明和弱视的重要原因,从优生优育及防盲出发,要减少先天性白内障的患病率。在天津、上海和北京盲童致盲原因的调查中,发现22%~30%的盲童是因先天性白内障而致盲,占失明原因的第二位。此外,还有许多儿童因本病而导致不可逆的弱视。francois回顾以往的资料,先天性白内障占儿童失明原因的10.0%~38.0%。
临床表现
先天性白内障有许多种类型,可有完全性和不完全性白内障,又可分为核性、皮质姓及膜性白内障。由于混浊的部位、形态和程度不同,因此视力障碍不同。比较常见的白内障有以下几种类型。
1.全白内障(total cataract) 晶体全部或近于全部混浊,也可以是在出生后逐渐发展,在1岁内全部混浊。这是因为晶体纤维在发育的中期或后期受损害所致。临床表现为瞳孔区晶体呈白色混浊,有时囊膜增厚,钙化或皮质浓缩甚至脱位。视力障碍明显,多为双侧性,以常染色体显性遗传最多见,在一个家族内可以连续数代遗传。少数为隐性遗传,极少数为性连锁隐性遗传。
2.膜性白内障(membrane cataract) 当先天性完全性白内障的晶体纤维在宫内发生退行性变时,其皮质逐渐吸收而形成膜性白内障。当皮质肿胀或玻璃体动脉牵拉后囊膜,可引起后囊膜破裂,加速了皮质的吸收,即表现为先天性无晶体。临床表现为灰白色的硬膜,有多少不等的带色彩的斑点,表面不规则,有时在膜的表面可看到睫状突和血管,后者可能来自胚胚血管膜。亦有纤维组织伸到膜的表面,故又称血管膜性白内障或纤维性白内障。单眼或双眼发病。视力损害严重。少数病例合并宫内虹膜睫状体炎。
3.核性白内障(nuclear cataract) 本病比较常见,约占先天性白内障的1/4。胚胎核和胎儿核均受累,呈致密的白色混浊,混浊范围为4~5mm,完全遮挡瞳孔区,因此视力障碍明显。多为双眼患病。通常为常染色体显性遗传,少数为隐性遗传,也有散发性。
4.中央粉尘状白内障(centralpuiverulent cataract) 在胚胎期的前3月因胚胎核受损所致,胎儿核不受影响。临床表现为胚胎核的2个Y字缝之间有尘埃状或颗粒状混浊,故又称为板层粉尘状白内障。如果胎儿核也受损害,在临床即表现为核性白内障或板层白内障。在裂隙灯下可见混浊区内有许多细小白点,混浊的范围约为1~2.5mm。多为双眼对称,静止不变,对视力的影响不大。
5.绕核性白内障(perinuclear cataract) 此种类型的白内障很常见,占先天性白内障40%。因为混浊位于核周围的层间,故又称为板层白内障(1amellar cataract)。通常静止不发展,双侧性。临床表现是在胎儿核的周围绕核混浊,这些混浊是由许多细小白点组成,皮质和胚胎核透明。在混浊区的外周,有“V”字形混浊骑跨在混浊带的前后,称为“骑子”。由于核中央透明,视力影响不十分严重。本病的发生是由于晶体在胚胎某一时期的代谢障碍而出现了一层混浊。同时也可伴有周身其它系统疾病。常染色体显性遗传最多,在文献上曾有报告在一家系垂直传代多达11代,在542人中有132人为绕核性白内障患者。
6.前轴胚胎白内障(anterior axil embryonic cataract) 此种类型白内障也是一种较常见的先天性白内障,约占25%。在前Y字缝之后有许多白垩碎片样或白色结晶样混浊。这些混浊是胚胎期前4个月形成,由于混浊局限,对视力无很大影响,因此一般不需要治疗。
7.前极白内障(anterior polar cataract) 本病的特点是在晶体前囊膜中央的局限混浊,混浊的范围不等,有不超过0.1mm的小白点混浊;亦可很大,并占满瞳孔区,多为圆形,可伸入晶体皮质内或是突出到前房内,甚至突出的前极部分触及到角膜,称为角锥白内障(pyramidal cataract)。在角膜中央有相对应的白色局限性混浊。部分有虹膜残膜。前极白内障的晶体核透明,表明胚胎后期的囊膜受到损害,囊膜异常反应而形成一个白色团块,用针可将混浊的团块拔掉,保持晶体囊膜的完整性。双侧患病,静止不发展,视力无明显影响,可不治疗。
8.后极性白内障(posterior po1arcataract) 本病特点为晶体后囊膜中央区的局限性混浊,边缘不齐,形态不一,呈盘状、核状或花萼状。常伴有永存玻璃体动脉,混浊的中央部分即是玻璃体动脉的终止区。少数病变为进行性,多数静止不变。很少有严重视力减退。在青少年时期,后极部的混浊向皮质区发展,形成放射状混浊,对视力,有一定影响。
9.缝状白内障(sutural cataract) 本病的临床表现是沿着胎儿核的Y字缝出现异常的钙质沉着,是3个放射状白线,因此又称为三叉状白内障(tri-radiate catarct)。由线状、结节状或分支样的混浊点构成Y字缝的白内障,绿白色或蓝色,边缘不整齐。一般是局限性,不发展。对视力影响不大,一般不需要治疗。常有家族史,有连续传代的家系报道:为常染色体显性遗传。可合并冠状白内障或天蓝色白内障。
10.珊瑚状白内障(coralliform cataract) 珊瑚状白内障较少见。在晶体的中央区有圆形成长方形的灰色或白色混浊,向外放射到囊膜,形如一簇向前生长的珊瑚,中央的核亦混浊,对视力有一定的影响,一般静止不发展,多有家族史,为常染色体显性的隐性遗传。
11.点状白内障(punctate cataract) 日体皮质或核有白色、蓝绿色或淡褐色的点状混浊,发生在出生后或青少年时期。混浊静止不发展,一般视力无影响,或只在轻度视力减退。有时可合并其它类型混浊。
12.盘状白内障(disciform cataract) 本病由Nettleship等人在 Coppock家庭中发现数名先天性白内障,故又名Coppock白内障 ,其特点是在核与后极之间有边界清楚的盘状混浊,清亮的皮质将混浊区与后极分开。因混浊的范围小不影响视力。晶体的混浊发生在胚胎期的第4月,可能与晶体的局部代谢异常有关。
13.圆盘状白内障(disc-shaped cataract) 圆盘状白内障比较少见。瞳孔区晶体有浓密的混浊,中央钙化,并且变薄,呈扁盘状,故名圆盘状白内障。由于晶体无核,中央部变得更薄,横切时如亚铃状。有明显的遗传倾向。
14.硬核液化白内障 硬核液化白内障很少见。由于周边部晶体纤维层液化,在晶体囊膜内有半透明的乳状液体,棕色的胚胎核在液化的皮质中浮动,有时核亦液化。当皮质液化时,囊膜可受到损害而减少通透性,晶体蛋白退出后刺激睫状体,或是核浮动刺激睫状体,因此可有葡萄膜炎或青光眼发生。
并发疾病
许多先天性白内障思者常合并其它眼病或异常,这些合并症的存在更加重了视力障碍,因此在诊治先天性白内障时,要重视这些合并症的存在,以便采取正确的治疗措施。
1.斜视 约有1/2以上的单眼白内障患者和不足1/2的双眼白内障思者伴有斜视。由于单眼晶体混浊或屈光力的改变,致视力下降;或双眼晶体混浊程度不同而造成双眼视力不平衡,破坏了融合机制,逐渐造成斜视。此外,先天性白内障的患眼可有某些解剖异常(如小眼球)和某些眼内的疾病,也可导致斜视的发生,并且逐渐加重。某些系统性疾患可为先天性白内障合并斜视,如Lowe综合征,Stickler综合征,新生儿溶血症及某些染色体异常综合征。
2.眼球震颤 因先天性白内障视力受影响,不能注视而出现摆动性或是搜寻性眼球震颤,即继发性眼球震颤,在白内障术后可以减轻或消失。如果术后眼球震颤不能消除,势必影响视力的恢复。先天性白内障合并眼球震颤也可见于某些系统疾病,如下领一眼一面一头颅发育异常综合征,21号染色体长臂缺失,Marinesco-Sjögren综合征。
3.先天性小眼球 先天性白内障合并先天性小眼球的思者,视力的恢复是不可能理想的,即便是在白内障术后,视力恢复亦有限。先天性小眼球的存在与先天性白内障的类型无关,有可能是在晶体不正常的发育过程中发生晶体混浊时而改变了眼球的大小,多与遗传有关。除小眼球外,还可合并某些眼内组织(如虹膜、脉络膜)缺损。先天性白内障合并小眼球者,还可见于某些系统病,如Norrie病,Gruber病以及某些染色体畸变综合征。
4.视网膜和脉络膜病变 有少数先天性白内障思者可合并近视性脉络膜视网膜病变、毯样视网膜变性、Leber先天性黑朦,以及黄斑营养不良。
5.虹膜瞳孔扩大肌发育不良 滴扩瞳剂后瞳孔不易扩大,因此给白内障患者的检查和手术带来一定的困难。
6.其它 除上述较常见的并发症以外,还可合并晶体脱位、晶体缺损、先天性无虹膜、先天性虹膜和(或)脉络膜缺损、瞳孔残膜、大角膜、圆锥角膜、水存玻璃体动脉等。
辅助检查
新生儿出生后瞳孔区有白色反射称为白瞳症(1eukocoria),其中最常见的即是先天性白内障,还有其它眼病也可造成。因其临床表现、治疗和预后不同,及时正确的鉴别诊断是非常必要的。
1.早产儿视网膜病变(晶体后纤维增生)本病发生于体重低的早产儿,吸入高浓度的氧气可能是其致病原因。双眼发病。视网膜血管扩张迂曲,周边部视网膜有新生血管和水肿,在晶体后面有纤维血管组织,将睫状体向中央部牵拉,因而发生白内障和视网膜脱离。
2.永存增生原始玻璃体 患儿为足月顺产,多为单眼思病,思眼眼球小,前房浅,晶体比较小,睫状突很长,可以达到晶体的后极部,晶体后有血管纤维膜,其上血管丰富。后极部晶体混浊,虹膜—晶体隔向前推移。
3.炎性假性胶质瘤 多为双眼发病,少数为单眼,在晶体后有白色的斑块,眼球变小,眼压降低,其发病原因是在胚胎发育的最后3月,在子宫内受到母亲感染的影响或是出生后新生儿期眼内炎造成的。
4.视网膜母细胞瘤 是儿童期最常见的眼内恶性肿瘤,虽然多发生在2~3岁以前,但也可发病很早,在出生后数日内即可见白瞳孔。由于肿瘤是乳白色或黄白色,当其生长到一定大时,进入眼内的光线即反射成黄白色。肿瘤继续生长引起视网膜脱离,表面有钙化点,眼压升高,最后继发青光眼及眼外转移。
5.外层渗出性视网膜炎(Coats病) 视网膜有白黄色病变,轻度隆起,表面有新生血管和微血管瘤,毛细血管扩张,严重者因视网膜广泛脱离而呈现白瞳孔反射。晚期虹膜新生血管,继发性青光眼和虹膜睫状体炎。
6.视网膜发育不良 息儿为足月顺产,眼球小,前房很浅,晶体后有白色的组织团块而呈白瞳孔。常合并大脑发育不良,先天性心脏病,腭裂和多指畸形。
7.先天性弓形虫病 本病近年来在我国已有报道。其特点是反复发生的眼内炎症,最后遗留脉络膜视网膜的色素性瘢痕,病灶多见于黄斑区,因而有白瞳孔的表现。并可有肝脾肿大,黄疽,脑积水和脑钙化。弓形虫间接血液凝集试验阳性,弓形虫间接免疫荧光抗体试验阳性,可以做出诊断。
8.弓蛔线虫病(toxocariasis) 患病儿童的眼底有肉芽肿形成,临床分为二种类型,一是无活动炎症的后极部局限性脉络膜视网膜肉芽肿,一是有明显炎症的玻璃体混浊。二者均可致白瞳孔反射。询问病史,息儿有动物(猫狗)接触史。
其它少见的白瞳症还有Nonie病、眼底后极部缺损、玻璃体出血机化、严重的视网膜胶质增生等。
鉴别诊断
先天性白内障有不同的病因,不同的临床表现,为明确诊断应完成如下实验室检查。
1.先天性白内障合并其它系统的畸形,这些病人有可能是染色体病,因此要完成染色体核型分析和分带检查。
3.肾病合并先天性白内障 应查尿常规和尿氨基酸,以确诊Lowe综合征,AIport综合征等。
4.苯丙酮尿症 尿苯丙酮酸(phenylpyruvic acid)检查阳性,尿的氯化铁试验阳性。
5.甲状旁腺功能低下 血清钙降低,血清磷升高,血清钙低于1.92mmoI儿有低钙性白内障发生。
6.半乳糖血症 除了进行半乳糖尿的筛选以外,应查半乳糖—1—磷酸尿苦转移酶和半乳糖激酶。
7.同型肮氨酸尿症 应做同型肮氨酸尿的定性检查,氢硼化钠试验阳性可以确诊本病。
8.氨基酸测定 应用氨基酸自动分析仪测定血氨基酸水平,可以诊断某些代谢病合并先天性白内障,如同型肮氨酸尿症、酯氨酸血症。
9.风疹综合征 母亲感染风疹病毒后,取急性期或恢复期血清,测血清抗体滴度,如果高于正常4倍,则为阳性结果。
因先天性白内障还可能合并其它眼病,所以除了完成上述必要的化验检查以外,应做B超声、视网膜电流图、视觉诱发电位等项检查,可以预测白内障手术后视力恢复的情况。
先天性白内障的综合治疗
目的 探讨先天性白内障的综合治疗方法和疗效观察。方法 22例眼先天性白内障分别行白内障超声乳化吸出联合人工晶体植入术,白内障超声乳化吸出联合后囊撕囊,白内障超声乳化吸出联合人工晶体植入及格栅状虹膜植入术,术后出现后发障行Nd: YAG激光治疗。患者随访12~36个月并观察视力情况。结果 22例眼中,有20例(40眼)术后视力明显提高。10例眼行Nd: YAG激光治疗后发障安全有效。结论 先天性白内障患儿应尽早手术,小于3.5岁患儿术后应长期配戴框架眼镜、弱视训练。婴幼儿行Nd:YAG激光治疗后发障方便易行,并发症少。
先天性白内障;治疗
儿童低视力和致盲的主要原因之一是先天性白内障。先天性白内障的治疗目的是提高视力,防治弱视,促进视功能发育。我院于2002~2005年共收治先天性白内障22例(42眼):其中白内障超声乳化吸出5例(10眼);白内障超声乳化吸出联合后囊连续环形撕囊术10例(18眼);超声乳化吸出联合丙烯酸酯(Acrysof)折叠式IOL植入5例(10眼);超声乳化吸出联合丙烯酸酯折叠式IOL及格栅状虹膜植入术2例(2眼);其中10例病人(18眼)术后出现后发障行Nd:YAG激光后囊切开,取得较好效果,现报告如下。
1 资料与方法
1.1 一般资料 本组病例共22例,男14例(27眼),女8例(15眼);双眼20例,单眼2例;全白内障12例(24眼),绕核性7例(12眼),核性3例(6眼)。水平震颤4例,垂直震颤1例,内斜2例。病人年龄为3个月~27岁,平均2岁。
1.2 手术方法 所有手术均由同一名医生完成,术前常规眼部检查,B超检查,以排除眼部其他疾患。采用全麻、局麻或表麻。作以穹隆部为基底的结膜瓣,上方角巩膜缘行2.5mm的隧道切口穿刺入前房,注入黏弹剂作连续环形撕囊,直径5mm(ACCC),超乳头I/A吸除晶状体皮质及软核,再次向前房内注入黏弹剂,行后囊环形撕除。对于植入IOL或后房压力过高者未行后囊撕囊,扩大切口至3.5mm,将Acrysof折叠式IOL植入囊袋内,吸出全部黏弹剂,缩瞳,冲洗前房,形成正常眼压。术毕结膜下注射强的松龙0.3ml、地塞米松2mg分3点注射。双眼分别手术,间歇时间为3~5天。有2例,以往行光学虹膜切除术虹膜缺损较大,在植入人工晶体前,先植入德国目尔艳公司生产的带格栅状虹膜的晶体张力环,弥补缺损处虹膜。二期植入人工晶体者,在前囊口周围重新撕晶体前囊,注吸出再生晶体皮质将人工晶体植入囊袋内。
1.3 人工晶体的选择 需植入人工晶体者术前常规测量术眼的角膜曲率和眼轴长度,经SRK—Ⅱ公式自动计算确定IOL的屈光度,年龄≥8岁者以矫正全部屈光度数为原则;年龄<8岁者以欠矫正10%~20%屈光度数为原则,欠矫部分术后用框架眼镜矫正,此部分可用来抵消将来所形成的近视。植入人工晶体为Alcon公司Acrysof折叠式人工晶体:光学直径6mm,襻长12.5mm。
1.4 术后观察和处理 术后典必殊滴眼液每日4次点眼,美多丽每日2次点眼,阿托品眼膏每周1次点眼,泰利必妥眼水每日4次点眼;每天行裂隙灯或放大镜检查角膜、前房、瞳孔、晶状体及后囊情况;如患者合作则每日检查视力、眼压及眼底。
1.5 术后随访 随访时间为12~36个月,平均24个月,对视力、双眼立体视、屈光状态和并发症进行观察,及时发现并治疗后发障,验光配镜,进行弱视训练。
1.6 术后并发症 10例眼(48%)在不同时期发生后发障,18眼(43%)均行Nd:YAG激光行后囊切开,另外2眼混浊轻微,未做处置。3例眼有轻度虹膜后粘连。
2 结果
术后视力恢复情况:13例(26眼)患儿检查不合作,不能查视力,但13例患儿术后视力较术前明显改善,可追踪物体,看电视广告,甚至可捡起地面上的细小物体如毛发、黄豆等物;2例单眼白内障患者术后视力无明显改进;7例(14眼)患者可查视力:其中视力>0.8者2例(4眼),>0.3为2例(2眼),>0.1为3例(6眼)。本组病例中有4例水平震颤及2例内斜术前术后无改变,1例垂直震颤者术后明显减轻。
3 讨论
据文摘记载,国外儿童白内障的发病率为0.012%~0.060%,我国儿童白内障发病率为0.05%。近年来,随着白内障显微手术技术的发展和人工晶体材料的不断更新,白内障摘除,后囊环形撕囊,后房型人工晶体植入已经成为治疗白内障的首选方法。摘除白内障并不一定能使先天性白内障患儿术后恢复良好的视力,手术时机的选择和术后视力康复是影响视力的重要因素。婴儿出生后6周是视力发育的关键期[1],而24个月是双眼视力形成的重要阶段[2]。对于明显影响视力的先天性白内障,在保证婴儿生命安全的前提下应尽早手术,以保证其视功能恢复。理想的手术时间应在儿童视觉发育的关键期之前,即出生后数周内或2个月内,但部分先天性白内障患儿出生后往往伴有低体重或新生儿脑病,早期实施手术相对较难,对于超过视觉发育关键期的先天性白内障患者,甚至患者年龄已达10多岁或20多岁,也不要放弃手术,尽早行白内障摘除,恢复屈光间质透明,术后进行弱视训练。我们有2例年龄较大的先天性白内障术后视力提高不明显,经过术后综合治疗,视力恢复至0.8。
出生后2年内是眼轴和屈光度变化最剧烈的时期,而且更容易发生严重的炎症反应,小于2岁的儿童植入人工晶体是否合适仍有争议。目前矫正婴儿无晶体眼屈光状态的方法主要有4种:普通眼镜、角膜接触镜、人工晶体及角膜表面镜。这些方法由于有各自的优缺点,在使用上受到一定限制:普通眼镜配戴方便,能够及时更换,手术后可以立即配戴,无合并症,目前普通眼镜的材料加工工艺有很大改进,材质轻,镜片薄,婴幼儿都能坚持戴镜;婴幼儿植入人工晶体,是根据年龄和眼轴长度大致判定人工晶体度数,但我们曾遇见1例来我院就诊的先天性白内障患儿,以往植入了人工晶体,现在却成为-8.00D近视,所以我们建议小于3岁的先天性白内障患儿,术后坚持戴普通眼镜;待患儿3.5岁能够配合检查角膜曲率后,精确计算人工晶体的度数,再行人工晶体植入,避免早期植入人工晶体的炎性反应和人工晶体度数偏差。
撕囊技术在先天性白内障手术中尤为重要,目前较为流行的方法是前囊膜撕囊术联合后囊膜撕囊术。前囊撕囊技术非常适合于儿童先天性白内障手术,由于儿童晶体囊膜脆性大,后房压力高,开罐式的截囊,囊膜边缘不规则极易向后延伸,撕囊术可以保证囊膜完整性,利于植入人工晶体;其有利于后囊膜撕囊,保证2期人工晶体植入囊袋内,前囊膜撕除直径不应小于5mm,后囊膜撕囊直径不小于3.5mm,不要偏心,否则术后囊膜边缘处明显混浊并有收缩迹象,会影响视力。
据统计,在婴幼儿白内障术后,3个月内后发障发生率为43.5%,术后1年内为64%,2年内为100%,本组病例后发障发生率为48%,低于文献报道,考虑和术中撕除后囊膜有关。我们临床观察后发障有两种表现形式:(1)后囊膜膜样混浊;(2)在前后囊膜之间形成新的混浊皮质。晶状体从胚胎期到出生一生持续不断地生长,胚胎期到生后1年晶状体的生长最快,生后1~10岁晶状体纤维生长速度减慢。由于儿童晶体上皮细胞活性高于成人,先天性白内障术后赤道部上皮细胞不断的产生晶状体纤维重新充满晶状体前后囊之间,形成均匀一致性混浊;甚至部分患儿在后囊环形撕除后,它可以利用玻璃体作为支架继续扩展增殖,从而引起视轴混浊。以往的预防方法是术中行前节玻璃体切割,但可导致术后瞳孔上移,我们的治疗方法是如果术后出现后发障应及时行Nd:YAG激光行后囊膜切开,尽管有报道Nd:YAG激光术后有28%~57%的复发率,但我们这组病人行Nd:YAG激光术后,视轴区均保持透明,无一例出现瞳孔变形或上移。对婴幼儿不合作者由麻醉师给予基础麻醉:氯胺酮肌注1~5mg/kg,麻醉后患儿的眼球全部位于正位,行Nd:YAG激光操作,非常方便易行,几分钟完成操作,再给予典必殊滴眼液每日3次,共3天。
因婴儿术后点激素眼药水非常困难,大部分药液随泪液流出,但又必须局部应用激素,预防术后炎症反应,所以在手术结束时结膜下注射强的松龙0.3ml,术后持续发挥作用。此组病人中,术后均无明显炎症反应考虑与此有关。分散注射以防止术后形成较大的药物结节,造成结膜穿孔。
预防
由于目前还没有检出隐性基因携带者的方法,因此禁止近亲婚配是减少隐性遗传白内障的重要措施。同时要强调围生期保健,预防怀孕前3个月的病毒感染,以减少先天性白内障的发生。对于早产儿的吸氧措施应该规范,防止吸氧时间过长和浓度过高。
预防先天性白内障主要是针对先天性白内障的原因做出相应的措施。我们知引起先天性白内障的原因主要有内生性因素(遗传因素)和外生性因素(代谢障碍、中毒因素等)。因此预防先天性白内障,应提倡优生优育,有白内障家族史者要避免近亲结婚,或婚后尽量不生孩子,母亲在怀孕期间,特别是妊娠前两个月内及怀孕6个月内,尽可能预防感冒及其他传染病,保持充足睡眠,避免过度劳累。
参看
|
|||||||||||||||||
| 关于“先天性白内障”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |