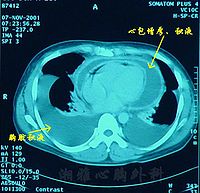
心包炎
| A+医学百科 >> 疾病百科 >> 炎症 >> 心包炎 |
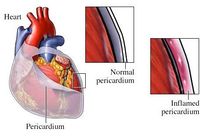
心脏外面有脏层和壁层两层心包膜,如它们发生炎症改变即为心包炎,可使心脏受压而舒张受限制。心包炎可分为急性和慢性两类,慢性心包炎较严重的类型是缩窄性心包炎。
目录 |
病因及分类
急性心包炎
急性心包炎可因感染,结缔组织异常,代谢异常,损伤,心肌梗塞或某些药物引起,或可为非特异性.
急性心包炎的最常见病因为病毒感染,病毒感染以埃可病毒,流感病毒和柯萨奇B病毒为常见.其他可由细菌,寄生虫,原虫,病毒或真菌引起.细菌感染以链球菌,葡萄球菌和革兰氏阴性杆菌为多见.在小儿流感嗜血杆菌为常见原因.化脓性心包炎不多见,可发生于感染性心内膜炎,肺炎,败血症以及贯穿性损伤;心脏手术后和免疫功能受损的病人.在某些城市通过超声心动图辨认艾滋病为心包积液的最常见原因.艾滋病可因鸟型结核分枝杆菌属放线菌属,真菌或病毒感染,淋巴瘤或卡波西肉瘤等引起心包炎.但心包积液常无明显原因.结核性心包炎起病隐匿,可存在而无明显肺部受累.在美国,结核性心包炎只占急性和亚急性心包炎的5%,但在印度和非洲的某些地区则占大多数.
急性或慢性心包炎亦可由结缔组织(自身免疫)异常如类风湿,系统性红斑狼疮,硬皮病和代谢异常如尿毒症引起.它亦可由于损伤;即可发生于心包切开术后(心包切开后综合征),约占心脏手术的5%~30%.胸腔穿透或非穿透损伤可致心包积血而导致心包炎(有时导致心包填塞,心导管偶可穿透心肌进入心包腔).囊状主动脉瘤或夹层主动脉瘤可破裂入心包.
急性心肌梗死10%~15%早期可有急性心包炎.后期的梗死后综合征(Dressler综合征)通常发生于梗死后10天~2个月,发生率为1%~3%,其特征为发热,心包炎伴心包摩擦音,心包渗出,胸膜炎,胸膜渗出和关节痛.偶尔心肌梗死后心脏破裂,造成心包积血.这通常发生于梗死后1~10天,女性多于男性.
急性心包炎可并发于某些药物治疗时如普鲁卡因酰胺,肼苯哒嗪,异烟肼,二甲麦角新碱(methysergide),苯妥英钠或抗凝剂.有时急性心包炎的原因不能肯定,称非特异性心包炎,但有些病例日后证实为病毒引起.
慢性心包炎
其主要亚型为慢性缩窄性心包炎和慢性渗出性心包炎.
慢性缩窄性心包炎的病因以结核性最为常见,其次为急性非特异性心包炎、化脓性或由创伤性心包炎后演变而来.近年来放射性心包炎和心脏手术后引起者逐渐增多.其他少见的病因包括自身免疫性疾病、恶性肿瘤、尿毒症、药物等.
慢性渗出性心包炎通常为非特异性的,但可因结核杆菌,真菌或新生物引起.在住院病人中大量心包渗出的最常见原因为转移性肿瘤如癌肿(特别是肺癌或乳腺癌),肉瘤(特别是黑色素瘤),白血病,淋巴瘤.胸腔肿瘤直接扩散亦可发生;心包的原发性间皮瘤是少见的.肿瘤侵犯心包时可有浆液性或血性渗出,可为局限性或广泛性;如为广泛性可发生心包填塞而妨碍心脏功能.
病理学和病理生理学
急性心包炎:急性心包炎可为浆液性,纤维素性,出血性或化脓性.心外膜下心肌的表层可能受累.细胞反应的量和性质取决于病因.
慢性心包炎:慢性心包炎可为浆液性,乳糜性或血性(渗出),或纤维性,粘连或钙化.可为缩窄性或不产生临床症状.心包纤维化可随感染,损伤或心包积血而产生,或伴结缔组织疾病,包括风湿热,但有时原因不明.纤维化可呈斑点状或广泛,带有钙质沉着.心包纤维化可无血流动力学效应.亦可逐渐产生慢性缩窄性心包炎,使体循环静脉压和肝静脉压慢性增高,导致心源性肝硬化.
在慢性渗出性心包炎,心包渗出液约50ml~1L(正常<25ml).心包渗液量少,但产生快,或产生慢而量多,或由于纤维化,钙化或新生物使心包顺应性减低,均可限制心室在扩张期的充盈.在此情况下,左室舒张末期压决定于心包的渗出量和心包增厚的程度.心室,心房和静脉床的舒张压数值接近,通常为13~32mmHg.发生体循环静脉郁血,过多体液从毛细血管漏出,有体位性水肿,后期出现腹水.周围组织郁血的体征较肺郁血明显,而症状明显的肺水肿不常见.但心包积液呈逐渐发展,即使>1L可不产生填塞症状,因为心包可伸展以适应之.
心包炎症状和体征
急性心包炎
急性心包炎可有胸痛,呼吸困难,发热,心包摩擦音,心包填塞,ECG变化或X线改变,或在全身性疾病的病程中偶然发现.胸前或胸骨后疼痛可为钝痛或尖锐痛,向颈部,斜方肌区(特别是左侧)或肩部放射.疼痛程度轻重不等,通常在胸部活动,咳嗽和呼吸时加重;坐起和前倾位缓解.冠脉缺血疼痛则不随胸部活动或卧位而加重,两者可鉴别.急性心包炎时可有呼吸急促和干咳;发热,寒战和乏力常见.
最重要的体征为三相或二相(收缩期和舒张期)心包摩擦音.但心包摩擦音常间歇出现并时间短暂,有时仅出现于收缩期,较少见的仅在舒张期闻及.心包积液量大时可使心音低沉,心浊音界增大,X线检查心影增大形态亦有改变.
心包填塞
随着心包积液迅速积聚,心室舒张压以及心房和静脉压增加,心搏量,心排出量和体循环动脉压下降.其临床检查结果与心源性休克相似(心排出量减少,动脉压降低),病人出现心动过速,呼吸困难,端坐呼吸,体肺循环的静脉压增高.严重的心包填塞病人几乎总有奇脉,即吸气时收缩压明显降低.收缩压降低超过10mmHg通常有显著意义.在严重病例,吸气时脉搏消失.奇脉亦可发生于慢性阻塞性肺部疾患,支气管哮喘,肺栓塞,右室梗死及临床休克.如起病急,少量渗出或出血,即可出现心包填塞,而心音正常,叩诊心浊音界无明显增大.
在心脏手术后,或因感染或新生物,渗出呈小腔性(包囊性)造成区域性填塞.临床上很难辨认;如左房或左室仅部分受压,体循环静脉压不升高.诊断需要二维超声心动图.
慢性心包炎
慢性心包炎(常为肿瘤,结核或尿毒症性病人)可能无胸痛.
心包纤维化或钙化时病人无症状;发生慢性缩窄性心包炎后可出现周围静脉充血的症状和体征,听诊在舒张早期可闻及心包叩击音,吸气时最清楚,这是由于心包僵硬,舒张期心室充盈突然减慢所致,有时可出现奇脉.慢性缩窄性心包炎的体征与心包填塞不同:早期唯一的异常可能是心室舒张期,心房,肺动脉和体循环静脉压增高.心室的收缩功能(射血分数)通常保持不变.肺静脉压持久增高可导致呼吸困难和端坐呼吸;体循环静脉压增高导致高血容量,颈静脉怒张,胸腔积液(右侧常多于左侧),肝大,腹水和周围水肿.少数病人有奇脉,但较心包填塞为轻.有时吸气时颈静脉膨胀称Kussmau征,此征不见于心包填塞.缩窄性心包炎病人≤50%发生心包钙化,在左侧位胸片最易见到.心影可能变小,正常或增大.心电图变化为非特异性.常见QRS低电压.T波变化.缩窄性心包炎病人25%左右存在心房颤动(心房扑动少见).
慢性缩窄性心包炎可导致渗出-缩窄性心包炎,此时心腔内压力记录类似心包填塞,但抽去心包积液,则与慢性缩窄性心包炎相同.
检查
X线检查:积液量超过300毫升时,心影向两侧增大,心隔角变成锐角。超过1000毫升时,心影呈烧瓶状,并随体位而异。心脏搏动减弱或消失。
心电图:干性心包炎时,各导联(avR除外), ST段抬高,数日后回至等电位线上,T波平坦或倒置。心包有渗液时, QRS波群呈低电压。
超声心动图:显示心包腔内有液化暗区,为一准确、安全、简便的诊断方法。
心包炎治疗
治疗原则为;治疗原发病,改善症状,解除循环障碍。应该注意,急性心包炎与慢性心包炎的治疗有所区别,详见相关词条。
一、一般治疗:急性期应卧床休息,呼吸困难者取半卧位,吸氧,胸痛明显者可给予镇痛剂,必要时可使用可待因或杜冷丁。加强支持疗法。
二、病因治疗:结核性心包炎给予抗痨治疗,用药方法及疗程与结核性胸膜炎相同,也可加用强的松每日-30mg,以促进渗液的吸收减少粘连。风湿性者应加强抗风湿治疗。非特异性心包炎,一般对症治疗,症状较重者可考虑给予皮质激素治疗,化脓性心包炎除选用敏感抗菌药物治疗外,在治疗过程中应反复抽脓,或通过套管针向心包腔内安置细塑料导管引流,必要时还可向心包腔内注入抗菌药物。如疗效不佳,仍应尽早施行心包腔切开引流术,及时控制感染,防止发展为缩窄性心包炎。尿毒症性心包炎则应加强透析疗法或腹膜透析改善尿毒症,同时可服用消炎痛25-50mg,每日-3次,放射损伤性心包炎可给予强的松10mg口服,每日-4次,停药前应逐渐减量,以防复发。
三、解除心包填塞:大量渗液或有心包填塞症状者,可施行心包穿刺术抽搐液减压。穿刺前应先作超声波检查,了解进针途径及刺入心包处的积液层厚度,穿刺部位有:①常于左第五肋间,心浊音界内侧约1-2厘米处,(或在尖搏动以外1-2cm处进针)穿刺针应向内、向后推进,指向脊柱,病人取坐位;②或于胸骨剑突与左肋缘形成的角度处刺入,针尖向上、略向后,紧贴胸骨后推进,病人取半坐位;③对疑有右侧或后侧包裹性积液者,可考虑选用右第4肋间胸骨缘处垂直刺入或于右背部第7或8肋间肩胛中线处穿刺,为避免刺入心肌,穿刺时可将心电图机的胸前导联连接在穿刺针上。在心电图示波器及心脏B超监测下穿刺,如针尖触及心室肌则ST段抬高但必须严密检查绝缘是否可靠,以免病人触电,另有使用“有孔超声探头”,穿刺针经由探头孔刺入,在超声波监测下进行穿刺、可观察穿刺针尖在积液腔中的位置以及移动情况,使用完全可靠。
预后
风湿性及非特异性心包炎很少引起心包填塞及缩窄性心包炎,结核性、化脓性以及放射损伤性心包炎较易发展为缩窄性心包炎,故应早期诊断及时治疗,防止发展为缩窄性心包炎。
参看
- 《医学影像学》- 心包炎
- 《心脏病学》- 心包炎
- 《病理学》- 心包炎
- 急性心包炎
- 慢性心包炎
- 缩窄性心包炎
- 化脓性心包炎
- 病毒性心包炎
- 结核性心包炎
- 胸痛
- 呼吸困难
- 咳嗽
- 心包填塞
- 心包积液
- 颈静脉怒张
- 奇脉
|
|||||||||||||||||||||||||||||||||||||||||||
| 关于“心包炎”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |