预防医学/铅中毒
| 医学电子书 >> 《预防医学》 >> 常见的环境污染性疾病防制 >> 铅中毒 |
| 预防医学 |
|
|
目录 |
一、接触方式与中毒类型
铅(lead)是一种古老重金属,比重11.3,溶点327.4℃,沸点1525℃。金属铅、铅合金及铅化合物,用途广泛,使用量大,接触面广,是主要环境和工业毒物之一,可经不同的接触方式引起不同类型中毒。
(一)职业性中毒
职业性铅中毒是我国常见职业中毒之一,发病率居前三位的行业是:铅冶炼和溶炼、酸式蓄电池制造和铅颜料生产。铅在铅锌矿冶炼、铅熔炼和浇铸加工、铅颜料和铅塑料稳定剂生产中,产生的铅蒸气经凝结为铅烟,或形成铅尘,如颜料密陀僧(PbO)、黄丹(Pb2O3)、红丹(Pb3O4)、铅白[PbCO3.Pb(OH)2]。铅烟和铅尘易经呼吸道吸入,引起以呼吸道为主进入途径的职业性铅中毒。
(二)公害性中毒
铅的污染主要来自铅的生产和加工业;城市交通含四乙基铅动力汽油尾气的排放;含铅颜烊、油漆等的广泛使用对生活环境的污染。后二者曾成为某些发达国家儿童铅中毒的主要原因。
(三)生活性中毒
生活性铅接触日益增多,如油漆家俱、塑料制品、化妆品染发剂、皮蛋加工等,均可含少量铅;某些地区饮用水、食物、蔬菜中含铅量高。我国某些地区有沿用“锡壶”、“腊壶”盛酒烫酒的习俗,在一个时期内连续饮用,引起慢性或亚急性铅中毒。
(四)药源性中毒
服用含铅丸剂樟丹、黑锡丹治疗癫痫与支气管哮喘,如达到中毒剂量,可引起中毒。
(五)母源性中毒
铅可经胎盘和乳腺分泌传递给胎儿和婴儿,损害正常发育和引起中毒。
在上述铅中毒中以职业性铅中毒多见。
二、毒理
工业生产中金属及铅化合物,主要以粉尘、烟或蒸气形态经呼吸道吸入,少量经消化道摄入。铅的吸收和毒性取决于分散度和组织中的溶解度。铅烟颗粒小,化学活性大,溶解度大,易经呼吸道吸收。进入血液循环的铅,占体内铅负荷量的2%,其中约90%与红细胞结合,10%在血浆。血浆中的铅部分呈血浆蛋白结合铅;另一部分呈活性大的可溶性铅,主要为可溶性磷酸氢铅(PbHPO4)和甘油磷酸铅。血液中的铅,初期分布于肝、肾、脾、脑等器官中;数周后,约95%可溶性磷酸氢铅以不溶性磷酸铅[Pb3(PO4)2]形式储存在骨骼、牙齿、毛发、指甲等硬组织中。转移并储存在骨骼内的不溶性磷酸铅,先进入骨小梁,尔后进入骨皮质,半排期长达10年以上,血液和软组织中的可溶性磷酸氢铅结合铅半排期约为20天至60天。铅在体内的代谢与钙相似,在血钙降低或感染、饥饿、酗酒、服用酸性药物等使血液pH改变时,骨骼中的不溶性磷酸铅可转变为可溶性磷酸氢铅,经血循环再重新分布到各器官组织。在正常情况下,人体每日从食物、水和空气中摄入微量的铅,吸收进入血液循环。血浆铅与红细胞结合铅之间,血浆蛋白结合铅与血浆中可溶性铅之间,血液铅与器官组织之间,血液可溶性铅与骨骼不溶性铅之间,铅的分布均处于动态平衡。吸收的铅主要经尿排出,正常人每日约排20~80ug;其次为粪便。另外,可经唾液、乳汗、月经等排出少量。当人体大量摄入铅,并超过了机体的正常排泄能力与不溶性铅的储存能力,机体铅负荷增高。过量负荷的铅,特别是活性大的可溶性铅,对机体发生毒性作用。铅毒作用大致经三个途径:(1)影响大脑皮层兴奋和抑制的平衡及直接损伤周围神经;(2)与含巯基蛋白质结合和抑制酶的活性,抑制氧化磷酸化和干扰正常代谢;(3)小动脉和毛细血管损害及血管痉挛。导致神经系统、消化系统、血液系统及肾脏的功能紊乱和病理改变,发生大脑皮层兴奋和抑制功能紊乱,皮层-内脏的调节障碍;神经纤维节段性脱髓鞘所致周围神经感觉和运动障碍;脑血管痉挛所致脑水种或弥漫性病变,消化系统肠道功能紊乱。肾小管及肾间质损害引起肾功能异常。铅对血液系统的主要损害是干扰卟啉代谢,影响血红素合成,是铅中毒早期的主要改变(图3-1)
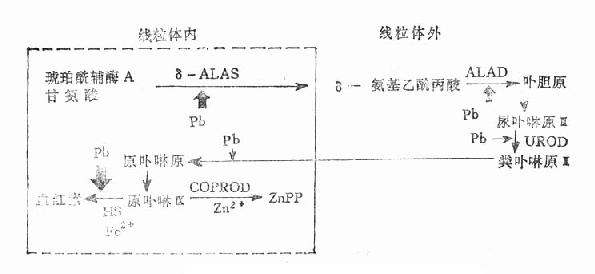
图3-1 铅对血红素合成的影响
δ-ALAS δ-Amino laevulic acid synthetase
ALAD ALA dehydratase
UROD Uroporphyrinogendecarboxylase
COPROD Coproporphyrinogenoxidase
HS Heme synthetase
铅干扰卟啉代谢,主要抑制含巯基的δ-氨基乙酰丙酸脱水酶(δ-ALAD)和血红素合成酶(HS),也可抑制δ-氨基乙酰丙酸合成酶(δ-ALAS)等。δ-ALAD被抑制,使δ-ALA增加。HS受抑制,阻碍原卟啉IX和二价铁络合,使锌离子代替铁与原卟啉IX络合,形成锌原卟啉(ZnPP)。从而出现红细胞游离原卟啉(FEP)或ZnPP增高,尿粪卟啉(CP-U)增高,血红蛋白降低,发生低血色素性正常细胞型贫血。
三、临床表现
现急性中毒少见,但可见亚急性铅中毒。亚急性铅中毒常见症状为腹绞痛、恶心、呕吐、便秘或腹泻等,肝脏肿大,可伴黄疸,肝功异常。工业生产和铅接触工人主要是慢性中毒,尤其是铅中毒亚临床表现多见,接触工人无明显临床症状,而血铅(Pb-B)、尿δ-ALA、CP-U增高,感觉和运动神经传导速度减慢;轻度中毒时出现神经衰弱症候群和消化系统症状;中毒较重时出现贫血、腹绞痛;严重时出现铅性麻痹或中毒性脑病,但这种重度中毒已极为罕见。
(一)神经系统症状
出现头昏、头痛、无力、肌肉关节酸痛、睡眠障碍、记忆力减退、纳差等神经衰弱症候群;轻重不同的感觉型、运动型和混合型周围神经病;早期出现感觉和运动神经传导速度减慢,肢端麻木或呈手套、袜套样感觉迟钝或缺失,伸肌无力,握力减退;重者瘫痪,呈“腕下垂”。中毒性脑病主要表现为表情淡漠、精神异常、运动失调;重者昏迷、惊厥、呕吐、呈癫痫样发作,出现脑损害综合征的症状与体征。
(二)消化系统症状
有纳差、恶心、腹胀、腹隐痛、腹泻或便秘等。腹绞痛见于较重病例或急性发作,其主要表现为顽固性便秘后出现阵发性腹正中绞割样疼痛,腹软、喜按、多伴呕吐、面色苍白、全身冷汗。少数可见齿龈边缘约1mm 的蓝灰色或蓝黑色“铅线”与口腔粘膜较大的铅斑。
(三)血液系统
血、尿卟啉代谢产物异常增高;外周血点彩红细胞、网织红细胞和多嗜性红细胞增多;轻度低色素性正常细胞型贫血。
此外,肾脏损害较重者,可出现蛋白尿及肾功能减退;妇女月经失调和流产。
四、诊断及诊断标准
慢性铅中毒的诊断,应依据确切的接触史和以神经、消化、血液系统损害为主的临床表现及有关实验室检查,参考接触环境或接触材料的调查检测,进行综合分析,作出诊断。
实验室检查指标,应依据指标的意义、灵敏度、特异性及影响因素作出判断,不能仅凭一次检验结果即下诊断。
对于一些长期在空气中铅超过最高容许浓度的作业工人,有临床症状而化验指标仍属正常范围者,可用诊断性驱铅试验,方法同驱铅治疗一日用量,结果按以下诊断标准判定。
(一)铅吸收
有密切铅接触史,尚无铅中毒的临床表现,尿铅≥0.39umol/L(0.08mg/L)或0.48umol/24小时(0.1mg/24小时);或血铅≥2.40umol/L(50ug/100ml);或诊断性驱铅试验后尿铅≥1.44umol/L(0.3mg/L)而<3.84umol/L(0.8mg/L)者。
(二)轻度中毒
常有轻度神经衰弱症候群,可伴有腹胀、便秘等症状,尿铅或血铅量增高。具有下列一项表现者,可诊断为轻度中毒:
1.尿δ-ALA≥23.8umol/L(4mg/L)或35.7umol/24小时(6mg/24小时);
2.尿CP半定量≥(++);
3.FEP≥2.34umol/L或ZnPP≥2.07umol/L。
经认断性驱铅试验,尿铅≥3.84umol/L(0.8mg/L)或4.80umol/24小时(1mg/24小时)者。
(三)中度中毒
在轻度中毒的基础上,具有下列一项表现者,可诊断为中度中毒:(1)腹绞痛;(2)贫血;(3)中毒性周围神经病。
(四)重度中毒
具有下列一项表现者,可诊断为重度中毒:(1)铅麻痹;(2)铅脑病。
五、预防控制
(一)控制铅的接触水平
1.用无毒或低毒物代替铅如以锌钡白代替铅白造漆,电瓶以聚乙烯代替铅封口等。
2.控制熔铅温度,减少铅的蒸发;加强铅烟尘局部吸出和回收利用,控制铅对周围环境的污染。
3.加强预防保健与健康教育定期进行环境监测与健康监护,推动和监督卫生法规的实施,严格实行职业禁忌症,对有下列疾患或情况之一者均不宜从事铅作业:(1)明显盆血;(2)神经系统器质性疾病;(3)明显的肝、肾疾病;(4)心血管器质性疾病;(5)妊娠和哺乳期妇女。教育群众提高自我保健意识,如不用“锡壶”,使用铝壶。
(二)铅中毒筛检
对铅接触或高危人群,选用能反映铅慢性接触早期损害且测定方法简便易行的指标,如ZnPP、FEP、CP-U等,进行筛检,早期检出铅中毒患者。
(三)治疗和处理
1.腹绞痛 10%葡萄糖酸钙10~20ml,静脉注射,或用阿托品0.5mg,肌肉注射。
2.驱铅治疗适用于急、慢性中毒。首选药物为依地酸二钠钙(CaNa2-EDTA),每日g,加5%葡萄糖生理盐水500ml,静脉滴注;也可0.5~1.0g,分二次加普鲁卡因肌肉注射。3~4日为一疗程,二疗程间隔3~4日,疗程视患者情况而定,轻度铅中毒一般不超过三个疗程。也可用二巯基丁二酸钠(Na-DMS)或二巯基丁二酸(DMS),或促排灵(二乙烯三胺五乙酸三钠钙,CaNa3-DTPA)驱铅。驱铅治疗中均需观察肾毒副反应。
参看
|
||||||||||||||
| 关于“预防医学/铅中毒”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |