病理学/非何杰金淋巴瘤
| 医学电子书 >> 《病理学》 >> 造血系统疾病 >> 恶性淋巴瘤 >> 非何杰金淋巴瘤 |
| 病理学 |
|
|
非何杰金淋巴瘤(NHL,简称淋巴瘤)多发生于表浅淋巴结,以颈部淋巴结最多见,其次为腋下和腹股沟淋巴结,并可累及纵隔、肠系膜和腹膜后等深部淋巴结。近1/3的淋巴瘤发生于淋巴结外的淋巴组织,如咽淋巴环、扁桃体、胃肠和皮肤等。病变可从一个或一组淋巴结开始,逐渐侵犯其他淋巴结,也可开始即为多发性。淋巴结和结外淋巴组织的淋巴瘤都有向其他淋巴结和全身其他组织和器官如脾、肝、骨髓等扩散的倾向。有时淋巴瘤广泛播散,瘤细胞侵入血流,全身多数淋巴结和骨髓内都可有瘤细胞浸润,很难与白血病侵犯淋巴结相区别。非何杰金淋巴瘤与何杰金病不同,瘤组织成分单一,以一种细胞类型为主。故常根据瘤细胞的类型鉴别其来源,是NHL分类的基础。
【分类】
非何杰金淋巴瘤的分类方法很多,但大多仍以Lukes-Collins淋巴瘤的免疫功能分类为基础。因此本章重点介绍Lukes-Collins分类及其分类依据。Lukes等将近代免疫学的观念和新技术应用于淋巴瘤的研究,提出了形态与功能结合以瘤细胞来源为基础的免疫功能分类,并将本瘤分为B细胞、T细胞和组织细胞型三大类及不同的亚型(表11-1)。其中B细胞淋巴瘤最多见,T细胞淋巴瘤次之,组织细胞淋巴瘤很少见。恶性淋巴瘤是免疫系统的肿瘤。淋巴细胞在分化、成熟和转化过程中的任何阶段都可能发生恶变,形成肿瘤。淋巴细胞发育过程不同时期发生的肿瘤,在形态和免疫功能方面都与其相应的正常细胞相似。因此,了解这些正常细胞发育分化过程中的形态和功能变化,有助于理解各型淋巴瘤的发生及其特点。
表11-1 非何杰金淋巴瘤Lukes-Collins分类
| B细胞型淋巴瘤 | T细胞型淋巴瘤 |
| 小淋巴细胞(B)型 | 小淋巴细胞(T)型 |
| 浆细胞样淋巴细胞型 | 曲折核淋巴细胞型 |
| 滤泡中心细胞型 | 脑迴状核淋巴细胞型(蕈样霉菌病,Sézary综合征) |
| 小核裂滤泡中心细胞型 | 免疫母细胞型淋巴瘤(T) |
| 大核裂滤泡中心细胞型 | 组织细胞型淋巴型 |
| 小无核裂滤泡中心细胞型 | 未定型淋巴瘤 |
| Burkitt淋巴瘤 | |
| 非Burkitt淋巴瘤 | |
| 大无核裂滤泡中心细胞型 | |
| 免疫母细胞型淋巴瘤(B) |
淋巴细胞和髓样细胞在发育分化、成熟以及接受抗原刺激后转化的过程中,细胞内和细胞表面的分子结构发生一系列变化。这些细胞在发育分化各不同时期的标记可用细胞化学,免疫组织化学,单克隆抗体技术,流式细胞仪技术及分子生物学技术等加以识别。例如B细胞具有表面免疫球蛋白(SIg)。前B细胞表面无SIg,但具有CD19(B4)和CD20(B1),这些是幼稚的B细胞最早出现的表面抗原。同时前B细胞浆内先后出现μ重链基因重组和Ig轻链重组,可用分子生物学方法,如多聚酶链反应技术检测。T细胞具有羊红细胞受体(CD2)可与羊红细胞形成E花环。T细胞分化的各个阶段表现不同的表面抗原都可用特异性的单克隆抗体加以识别。此外,应用分子生物学技术分析Ig及TCR基因对鉴别B细胞和T细胞及其克隆性提供了更为精确的方法。组织细胞除表面抗原外还含有多种酶类如非特异性酯酶,α1-抗胰蛋白酶和溶菌酶等,可用组织化学和免疫组织化学方法显示。成熟淋巴细胞在受抗原刺激后,转化为免疫母细胞和产生抗体的浆细胞的过程中,形态和功能也发生一系列变化。Lukes等提出B细胞的转化过程在淋巴结的淋巴滤泡生发中心进行,大致可分为4个时期:①小核裂细胞,②大核裂细胞,③小无核裂细胞和④大无核裂细胞(图11-3)。成熟的B细胞接受抗原信息后体积逐渐增大,细胞核表面出现沟状凹陷似裂隙称为小核裂细胞。细胞继续增大,核较大,周围有少量胞浆,称为大核裂细胞。以后核逐渐变为圆形或椭圆形,裂隙消失,核内出现核仁。胸浆增多,胞浆内RNA含量和蛋白质合成增多,派若宁染色阳性,称为小无核裂细胞。这时滤泡中心内可见多数核分裂像。细胞继续增大可达原来小淋巴细胞的4~6倍。核大,圆或椭圆形,核内常有1~3个明显的核仁。胞浆丰富,派若宁染色阳性,称为大无核裂细胞,核分裂像多见。以上4种细胞都属于滤泡中心细胞(follicular center cell)。大无核裂细胞逐渐向淋巴滤泡外移动,进入滤泡间区,继续增大形成免疫母细胞,体积大,胞浆丰富,派若宁染色强阳性,核大,圆或椭圆形,有明显的核仁,有些可表现浆细胞样的特点。免疫母细胞继续增殖形成浆细胞或转变为记忆细胞。应用免疫细胞化学和细胞表面标记检查证实,滤泡中心细胞属于B细胞。
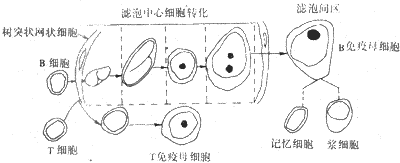
图11-3 淋巴细胞转化过程示意图
T细胞分布于淋巴结的副皮质区,受抗原刺激后也发生相应的转化过程,形成T免疫母细胞。T细胞在转化过程中与B细胞不同,没有核裂细胞到无裂细胞的各种变化。有些T细胞来源的淋巴瘤,瘤细胞胞浆少,核形状不规则,呈多角形,或有裂隙呈折叠状或分叶状,称为曲折核淋巴瘤。瘤细胞含有末端去氧核苷酸转移酶,免疫表型为CD2+,CD7+,CD5+,这些都是正常未成熟T细胞具有的标记,因此,说明瘤细胞来源于未成熟T细胞。
各型非何杰金淋巴瘤细胞的形态和免疫标记在不同程度上与其来源的相应的正常细胞相似,故对其形态不另做详细描述。病变淋巴结内有大量瘤细胞浸润将淋巴结的结构破坏。瘤细胞成分单一,以一种细胞类型为主,其特点与其来源的细胞相似,但具有一定程度的异型性。可参阅正常淋巴细胞的形态及其分化抗原或表面标记来鉴别其类型。
除Lukes-Collins的免疫功能分类外,还有Rappaport于1966年提出的分类,主要根据常规组织切片中淋巴瘤细胞的形态和组织结构决定淋巴瘤的类型,曾广泛应用。因提出的年代较早,其中有些名称不符合现代科学的观点。但由于Rappaport分类方法简便易行,有些地方仍沿用至今。此外,还有很多分类方法,对临床应用造成了困难和混乱。因此美国国家癌症研究所组织了国际上著名的专家共同讨论研究制订了一个NHL的工作分类(表11-2)。这个工作分类不代表各家的统一意见,也不取代原有的分类。工作分类的作用在于将各种分类法中相应的类别和名称联系起来,以便在具体工作中有共同的了解。工作分类中所应用的名称比较混杂,多数与Lukes-Collins分类相似。
表11-2 非何杰金淋巴瘤的工作分类及其与Lukes-Collins分类和Rappaport分类的关系
| 工作分类 | Lukes-Collins分类 | Rappaport分类 |
| 低度恶性 | ||
| A.小淋巴细胞型 | 小淋巴细胞和浆细胞样淋巴细胞型 | 高分化淋巴细胞性 |
| B.滤泡性,小核裂细胞为主型 | 滤泡中心细胞,小核裂细胞型 | 结节性低分化淋巴细胞性 |
| C.滤泡性,小核裂和大核裂细胞混合型 | 滤泡中心细胞,小核裂和大核裂细胞混合型 | 结节性,淋巴细胞-组织细胞混合性 |
| 中度恶性 | ||
| D.滤泡性,大细胞为主型 | 滤泡中心细胞,大核裂/无核裂细胞型 | 结节性,组织细胞性 |
| E.弥漫性,小核裂细胞型 | 滤泡中心细胞,弥漫性小核裂细胞型 | 弥漫性,低分化淋巴细胞性 |
| F.弥漫性,大、小细胞混合型 | 滤泡中心细胞,小核裂细胞,大核裂细胞或大无核裂细胞型 | 弥漫性,淋巴细胞-组织细胞混合性 |
| G.弥漫性,大细胞型 | 滤泡中心细胞,大核裂细胞或大无核裂细胞型 | 弥漫性,组织细胞性 |
| 高度恶性 | ||
| H.大细胞,免疫母细胞型 | 免疫母细胞型,B或T细胞性 | 弥漫性,组织细胞性 |
| I.淋巴母细胞型 | 曲折核T细胞型淋巴瘤 | 淋巴母细胞性淋巴瘤 |
| J.小无核裂细胞型 | 滤泡中心细胞,小无核裂细胞型 | 未分化型,Burkitt和非Burkitt |
| 杂类 | ||
| 复合性 | ||
| 蕈样霉菌病 | 脑回状T细胞淋巴瘤(蕈样霉菌病) | |
| 组织细胞型 | 组织细胞型 | |
| 髓外性浆细胞瘤 | ||
| 不能分类者 | ||
| 其他 |
【临床病理联系】
多数患者起病缓慢,早期多无症状。主要表现为无痛性淋巴结肿大。晚期病变可累及多处淋巴结或其他器官。根据受累的器官不同可引起不同的症状。NHL的扩散途径与HD不同,多无一定规律。晚期病人常有发热、盗汗、消瘦及肝、脾肿大。
儿童淋巴瘤与成人淋巴瘤有些不同,淋巴结外器官的淋巴瘤比较多见。曲折核T细胞淋巴瘤伴纵隔肿块者和Burkitt淋巴瘤常见于儿童,前者常伴有急性淋巴细胞性白血病,预后很差。NHL的预后与病变范围和肿瘤的组织类型有关。病变局限在一个部位者预后较好。多组淋巴结受累、肝脾肿大或侵犯其他器官者预后较差。肿瘤的组织类型中,一般以小淋巴细胞型、浆细胞样淋巴细胞型和有核裂的滤泡中心细胞型,尤其是早期瘤细胞呈滤泡样增生者比弥漫增生者预后较好。无核裂细胞型预后较差。免疫母细胞型和曲折核T细胞淋巴瘤预后最差。
【特殊类型的淋巴瘤】
1.Burkitt淋巴瘤 Burkitt淋巴瘤是1958年Burkitt首先描述的发生于非洲儿童的一种淋巴瘤。现在世界各地都发现类似的病例。我国也有少数病例报道。患者主要为儿童和青年人。男性多于女性。
病变特点为肿瘤常发生于颌骨、颅面骨、腹腔器官和中枢神经系统等。一般不累及外周淋巴结和脾,也很少发生白血病。颌骨和眼眶的肿瘤在局部生长,侵蚀破坏附近组织,造成面部畸形。肿瘤发生于腹腔,常形成巨大肿块,并可累及腹膜后淋巴结、卵巢、肾、肝、肠等。累及中枢神经系统的肿瘤可侵犯脑膜或压迫脊髓。
肿瘤由小无核裂滤泡中心细胞恶性增生而来。镜下见大量瘤细胞弥漫增生,细胞大小相似,形态单一,胞浆少,呈嗜碱性及明显的嗜派若宁性。胞浆内有一些脂肪小空泡。细胞核较大,圆或椭圆形,染色质细,常有2~3个明显的核仁,核分裂像多见。肿瘤细胞常变性、坏死。瘤细胞表面有单克隆性免疫球蛋白,多数为IgM伴κ轻链,证实瘤细胞来自B细胞。瘤细胞间散在多数吞噬各种细胸碎屑的巨噬细胞,形成所谓满天星图像(图11-4)。
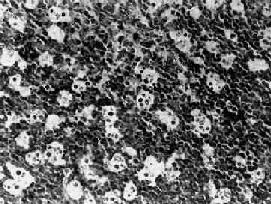
图11-4 Burkitt淋巴瘤
瘤细胞由小无核裂滤泡中心细胞组成,细胞大小相似,核圆形。瘤细胞间散在多数吞噬细胞呈“满天星”图像
Burkitt淋巴瘤对化疗效果较好,缓解期长。本病原因尚不清楚,由于常发生在温暖潮湿地带,故有人认为可能与蚊子或其他昆虫传播的病毒性感染有关。非洲流行区EB病毒感染率很高。约95%非洲Burkitt淋巴瘤细胞有EB病毒基因组,并且Burkitt淋巴瘤患者抗EB病毒抗体滴度增高。因此有人认为EB病毒与Burkitt淋巴瘤的发生有关。
此外,还有一组淋巴瘤也来源于小无核裂细胞,并具有与Burkitt淋巴瘤相似的细胞标记,但瘤组织结构和病人的预后与Burkitt淋巴瘤不同,称为非Burkitt淋巴瘤。非Burkitt淋巴瘤的瘤细胞比较多形性,大小不一,细胞核大小也不一致。核仁大而明显,有时只有一个大核仁。巨噬细胞造成的“满天星”现象不多见(图11-5)。非Burkitt淋巴瘤比较少见。多发生于成年人,治疗效果较差,预后也较差。
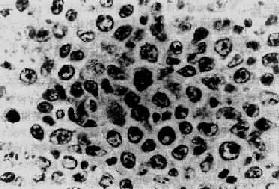
图11-5 小无核裂滤泡中心细胞型淋巴瘤—非Burkitt淋巴瘤
瘤细胞大不不甚一致,胞浆少,核多为圆形,大小形状也不一致
2.蕈样霉菌病 蕈样霉菌病(mycosis fungoides)是原发于皮肤的T细胞淋巴瘤。多发生于40~60岁。男性多于女性,约为2:1。
肉眼观,皮肤病变早期表现为湿疹样病损,皮肤瘙痒,表面有不规则的红色或棕色斑疹,逐渐发展使皮肤增厚变硬呈斑块状。以后形成多数不规则的棕红色瘤样结节。有时可溃破。
镜下可见皮肤表皮和真皮浅层及血管周围有多数瘤细胞和嗜酸性粒细胞、淋巴细胞、浆细胞和组织细胞浸润。瘤细胞体积较大,核大,染色深,高度扭曲,有深切迹,呈折叠状或脑回状。这些瘤细胞SIg阴性,与羊红细胞形成E花环,CD4+,来自T辅助细胞。真皮内的瘤细胞常侵入表皮,在表皮内聚集成堆形似小脓肿称为Pautrier微脓肿。晚期表皮可溃破,并可向深部浸润及真皮深部。
蕈样霉菌病早期病变局限于皮肤,以后常扩散至淋巴结和内脏,多见于脾、肝、肺和骨髓等处。病变局限于皮肤者治疗效果较好,扩散至内脏者预后较差。
参看
|
|||||||||||||||||||||||
| 关于“病理学/非何杰金淋巴瘤”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |