浸润性导管癌
| A+医学百科 >> 肿瘤 >> 浸润性导管癌 |
浸润性导管癌,非特殊性(NOS)
定义
浸润性导管癌,非特殊性(导管NOS)是浸润性乳腺癌分类中最大的一组异型肿瘤,由于缺乏丰富的特征表现,难以象小叶癌或小管癌那样将其分成一种特殊组织学类型。
ICD-O 编码 8500/3
目录 |
历史名称及意义
浸润性导管癌,非特殊型(导管NST);浸润性导管癌
这类乳腺癌曾有许多命名,包括硬癌、单纯癌和球形细胞癌。浸润性导管癌由美国军事病理研究所(AFIP)提出,被以前WHO分类所采用。这一名称延续了传统的观念,认为浸润性导管癌来源于乳腺导管上皮,可以此来与来源于乳腺小叶的小叶癌相区分(认为小叶癌来源于乳腺小叶尚无证据)。另外研究表明大多数乳腺癌起源于末梢导管-小叶单位(TDLU)。一些分类方法保留了“导管”一词,但增加了“非特殊性(NOS)”,而其它分类则倾向于采用“非特殊型(NST)”,以强调与特殊类型肿瘤区分。后者的观点在国际上日益被接受。由于“导管”一词被广泛采用,因此“浸润性导管癌,导管NOS或NST”是较好的命名选择。
流行病学
非特殊性导管癌(导管NOS)在乳腺癌中占绝大多数,其流行病学特征与乳腺癌总体一致。非特殊性导管癌是乳腺癌中最常见的一类,在公开发表的文献统计病例中占40-75%,可能是由于缺乏与特殊性癌相区分的严格标准,以及某些研究未将非特殊性导管癌伴特殊性癌的混合型癌单独分组,而是将它们并入非特殊性导管癌一组中。
非特殊性导管癌和所有乳腺癌一样在40岁以下妇女中少见,但年轻妇女与老年妇女的肿瘤分类比例是相同的。与已知的风险因素如地理、文化/生活方式、生育情况等相关的非特殊性导管癌的各型发病率无明显差异。在癌症发生过程中某些疾病如不典型导管增生和小叶内肿瘤与大多数高发病风险的特殊性乳腺癌,特别是小管癌和典型性小叶癌相关。与BRCA1基因突变相关的家族性乳腺癌通常为非特殊性导管癌,但具有髓样癌的特征,核分裂数高,大多数具有连续的向周围压排性边缘,与散发性乳腺癌相比淋巴细胞浸润明显。与BRCA2基因突变相关的家族性乳腺癌也常为非特殊性导管癌,但在其组织学分级中小管结构评分高(小管极少数),大部分肿瘤有一连续的向周围压排性边缘,与散发性乳腺癌相比核分裂数较低。
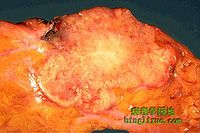
肉眼检查
这些肿瘤肉眼观察无明显特征,大小各不相同,范围从10mm到100mm以上。肿瘤外形不规则,呈星状或结节状,边缘尚清楚或边界不清,与周围组织缺乏明显界限。触之感觉质实或硬,切之有砂砾感。切面通常呈灰白带有黄色条纹。
组织病理学
肿瘤形态不一,缺乏规律性结构特征。肿瘤细胞排列成索状,簇状或小梁状,一些肿瘤表现为实性或伴有合体细胞浸润,且间质少。部分病例腺样分化明显,在肿瘤细胞团中可见伴有中央腔隙的小管结构。偶尔可见一些具有单层线状浸润或靶环状结构的区域,但缺乏浸润性小叶癌的细胞形态特征。肿瘤细胞形状各异,胞浆丰富,呈嗜酸性,核形规则,大小一致或呈高度多形性,伴有多个核仁且明显,核分裂象缺乏或广泛存在。80%以上的病例可见相关导管癌原位病灶(DCIS),通常为粉刺型,组织学分级为高级,其它形式也可见。
有一些病例是非特殊性导管癌的亚型,即浸润性导管癌伴广泛的原位癌成分浸润。肿瘤间质可表现为多种多样,有的表现为纤维母细胞增生,或结缔组织少,或可见明显的玻璃样变性。导管周区或血管周围可见局灶性弹性纤维变性。也可见局灶性坏死,偶尔表现为广泛性坏死。极少数病例可见淋巴浆细胞浸润。
混合型癌
对于一种肿瘤的诊断,应选有代表性的切片仔细观察,只有超过50%的肿瘤区表现无特殊性才能诊断为非特殊性导管癌。如果只有10-49%的肿瘤区表现无特殊性,而其余部分表现为已确定的特殊型乳腺癌特征,那么这可能是混合型癌的一种:混合性导管和特殊型癌或混合性导管和小叶癌。除此以外,极少病变会与非特殊性导管癌相混淆。
多形性癌
ICD-O编码 8022/3
多形性癌是组织学分级属高级的非特殊性导管癌的一种罕见变型,以奇异的多形性肿瘤巨细胞增多为特征,占肿瘤细胞50%以上,其背景为腺癌或腺癌伴梭形和鳞状分化。病人年龄28~96岁,平均51岁。大多数病人表现为可触及的肿块,其中12%的病例最初症状为转移性肿瘤。肿瘤平均大小为5.4cm,大部分肿瘤可发生囊性变和坏死。
大多数病例中肿瘤巨细胞占75%以上,核分裂数>20/10HPF。所有肿瘤组织学分级为3级。上皮内成分排列成通常为高级别的导管结构,且伴有坏死。19%的病例表现淋巴管浸润。
通常BCL2、ER和PR呈阴性表达,2/3的病例表现TP53阳性,1/3的病例表现S-100阳性,所有病例对CAM5.2,EMA,pan-cytokeratin(AE1/AE3,CK1)均表现为阳性。大部分肿瘤细胞(68%)的染色体为非整倍体,其中47%为三倍体。63%的病例表现为高S期分数(>10%)。50%的病例有腋窝淋巴结转移,常侵犯3个或3个以上淋巴结。大部分病人表现为晚期病变。
伴有破骨细胞样巨细胞的癌
ICD-O编码 8035/3
这些肿瘤最常表现为间质中可见破骨细胞样巨细胞,并伴有炎性细胞浸润、纤维母细胞和血管增生,可见外渗的红细胞、淋巴细胞和单核细胞,与单核及双核的组织细胞排列在一起,其中一些组织细胞含有含铁血黄素。巨细胞大小不一,围绕在上皮成分周围,或是存在于由癌细胞构成的腔隙内,含有数目不等的细胞核。巨细胞及反应性血管增生可见于转移性淋巴结和复发病灶。
癌组织类型常为高至中等分化的浸润性导管癌,其它类型也可见,特别是浸润性筛状癌、小管癌、粘液癌、乳头状癌、小叶癌、鳞癌和其它化生性癌。
大约有1/3的病例报道有淋巴结转移,五年生存率大约为70%,基本类似于或高于普通浸润性癌,预后与相关的癌变特征有关,但似乎不受间质中的肿瘤巨细胞的影响。
巨细胞均表达CD68(通过石蜡切片中KP1抗体证实),S-100、actin、cytokeratin、EMA、ER和PR均表达阴性。酸性磷酸酶、非特异性酯酶和溶菌酶均为强阳性,而碱性磷酸酶表达阴性,另外巨细胞的形态特征与组织细胞和破骨细胞相似。
一些细胞超微结构和免疫组化研究证实这类特殊性癌可表现破骨细胞的组织细胞学特性,最近的体外实验也证明了单核细胞及巨噬细胞的前体细胞可直接形成破骨细胞,且与肿瘤相关的巨噬细胞可分化成转移时影响骨质吸收的多核细胞。癌症中存在的破骨细胞样巨细胞也可能与TAMs相关。由癌症引起的血管生成和白细胞趋化可能与组织细胞向肿瘤区迁移及最终转化成破骨细胞样巨细胞有关。
伴有绒毛膜癌特征的癌
非特殊性导管癌患者血浆中人β-绒毛膜促性腺激素(β-HCG)可升高,60%的病例可找到β-HCG阳性细胞。绒毛膜癌样分化的组织学依据极少,只报道过少数病例,年龄在50~70岁间。
伴有黑色素特征的癌
一些病例报道描述了表现导管癌和恶性黑色素瘤共同特征的乳腺实质肿瘤,其中有些存在一种细胞向另一种细胞过渡的现象。最近一项有关这类病变的遗传学研究证明所有肿瘤细胞均表现在染色体同一位点上的杂合性缺失,提示肿瘤细胞来源于同一瘤细胞克隆。
乳腺癌细胞中仅有黑色素存在并不能解释成黑色素细胞分化的依据。当乳腺癌侵犯皮肤及真皮—表皮连接处时,细胞中可出现黑色素沉着。另外,应仔细区分乳腺癌伴黑色素细胞分化与乳腺癌伴明显的胞浆脂褐素沉积。
大多数乳腺的黑色素瘤是起源于乳腺外的恶性黑色素瘤的转移灶。原发性黑色素瘤可发生于乳腺皮肤的任何部位,但乳头乳晕区极罕见。乳头乳晕区的恶性黑色素瘤的鉴别诊断必须包括Paget病,该病变细胞中偶尔有黑色素沉着,将在Paget病一节中讨论。
遗传学
乳腺癌总体遗传学变异同样也在非特殊性导管癌中反映,最近证实对此进行分析或解释是困难的。随着肿瘤组织学分级的级别升高(分化程度降低),其遗传学改变也逐渐累积增加。这一现象支持非特殊性导管癌和浸润性乳腺癌总体的线性演变模式假说。最近几组有关与肿瘤组织学类型或非特殊性导管癌分级相关的特异性遗传变异的研究结果并不支持上述观点,提示非特殊性导管癌发生包括一些与遗传因素无关的肿瘤演变途径,与特殊的乳腺癌包括小叶癌和小管癌相比显示了根本的不同。而且,最近cDNA微阵列分析证明非特殊性导管癌可依据基因表达方式分成亚型。
验方偏方
验方:
①海藻30g,海带30g,决明子30g,女贞子25g。水煎日服2次。上海肿瘤医院方。
②三根汤:藤梨根60g,野葡萄根30g,枸骨树根30g,云实30g,八角金盘3g,生南星3g。口服,每日剂,煎2次分服。先将生南星煮1—2小时,再加其它药煎煮。本方报告服用2个月治愈乳腺癌1例。方源浙江诸暨县马剑公社寺坞大队医疗站。
偏方:
①麝香0.5克,生半夏3克,丁香3克,木香3克。共研细末,薄棉纱裹,塞对侧鼻孔里。
②鹿角尖100克。薛荔果100克,共研细末。每日10克,黄沙糖和陈醋送下。
③龟板数块炙黄研末,黑枣肉捣烂为丸,每日10克,白开水送下。
手术切除
手术切除是浸润性导管癌的治疗常用方法之一,浸润性导管癌的手术治疗以根治性手术为主,其原则是:
①浸润性导管癌巢及区域淋巴结应作整块切除。
②切除全部乳腺组织,同时广泛切除其表面覆盖的皮肤。
④腋窝淋巴结作彻底的扩清。由于切除范围广,病人机体恢复较困难,并且外观异常也非常显著,随着外科技术的提高,仿根治术、肿块切除术等改良的手术方法越来越多地应用于浸润性导管癌的治疗中来。仿根治术就是保留胸大肌但切除其筋膜的根治术,通过临床观察,许多学者认为仿根治术与根治术治疗效果可以相比。肿块切除术主要用于早期浸润不广的浸润性导管癌的治疗。
|
|||||||||||||||||||||||
| 关于“浸润性导管癌”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |