药理学/吗啡
| 医学电子书 >> 《药理学》 >> 镇痛药 >> 阿片生物碱类镇痛药 >> 吗啡 |
| 药理学 |
|
|
【化学结构及构效关系】 吗啡(morphine)的分子结构由四部分组成:①保留四个双键的氢化菲核(环A、B、C);②与菲核环B相稠合的N-甲基哌啶环;③连接环A与环C的氧桥;④环A上的一个酚羟基与环C上的醇羟基。酚羟基氢原子被甲基取代,则镇痛作用减弱(如可待因);叔胺氮被烯丙基取代,则不仅镇痛作用减弱,而且成为吗啡的拮抗药,如烯丙吗啡和纳洛酮(表18-1)。
【体内过程】口服后易自胃肠道吸收,但首关消除明显,生物利用度低,故常用注射给药。皮下注射后30分钟已有60%吸收。约1/3与血浆蛋白结合。未结合型吗啡迅速分布于全身,仅有少量通过血脑屏障,但已足以发挥中枢性药理作用。主要在肝内与葡萄糖醛酸结合而失效,其结合物及小量未结合的吗啡于24小时内大部分自肾排泄。血浆t1/22.5~3小时。吗啡有小量经乳腺排泄,也可通过胎盘进入胎儿体内。
【药理作用】吗啡是镇痛药的代表,主要作用于中枢神经系统及胃肠平滑肌。
1.中枢神经系统
(1)镇痛、镇静 吗啡有强大选择性镇痛作用,皮下注射5~10mg即能明显减轻或消除疼痛,但意识及其他感觉不受影响。吗啡对各种疼痛都有效,而对持续性慢性钝痛的效力大于间断性锐痛。吗啡还有明显镇静作用;并能消除由疼痛所引起的焦虑、紧张、恐惧等情绪反应,因而显著提高对疼痛的耐受力。随着疼痛的缓解以及对情绪的影响,可出现欣快症(euphoria)。如外界安静,则可使患者入睡。大剂量(15~20mg)时镇痛镇静作用更明显。一次给药,镇痛作用可持续4~5小时。
对吗啡镇痛作用部位曾有研究,我国药理学者于六十年代初期报道微量吗啡注入家兔第三脑室周围能引起镇痛;以后相继证明吗啡注射于第三脑室尾端至第四脑室头端的神经结构均有镇痛作用,最有效的镇痛部位是导水管周围灰质(图)18-1。
(2)抑制呼吸 治疗量吗啡即可抑制呼吸,使呼吸频率减慢、潮气量降低;剂量增大,则抑制增强。急性中毒时呼吸频率可减慢至3~4次/分。吗啡可降低呼吸中枢对血液CO2张力的敏感性,同时,对桥脑内呼吸调整中枢也有抑制作用。
(4)其他 吗啡可缩瞳,针尖样瞳孔为其中毒特征。吗啡可引起恶心、呕吐。
2.消化道 吗啡可止泻及致便秘。其原因主要是吗啡兴奋胃肠平滑肌,提高其张力。甚至
表18-1 吗啡及其衍生物的化学结构
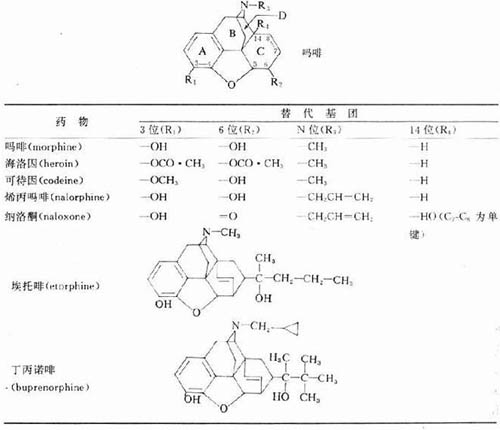
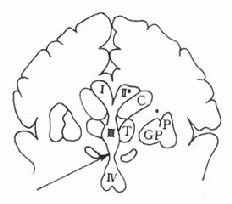
图18-1 吗啡镇痛作用的部位(脑内)箭头表示第三脑室
(Ⅲ)尾端、导水管周围灰质及第四脑室(Ⅳ)头端。
C:尾核;T:丘脑;P:壳核;GP:苍白球
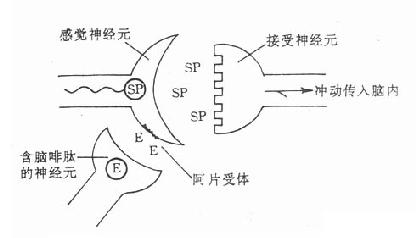
图18-2 含脑啡肽的神经元与疼痛
疼痛刺激使感觉神经末梢兴奋并释放兴奋性递质(可能为P物质),
该递质与接受神经元上的受体结合,将痛觉冲动传入脑内.感觉神经元末梢上
存在阿片受体,含脑啡肽的神经元释放脑啡肽,后者与阿片受体结合,
减少感觉神经末梢释放P物质,从而防止痛觉冲动传入脑内.E:脑啡肽;SP:P物质
达到痉挛的程度。由于胃窦部及十二指肠上部张力提高,蠕动受抑制,胃排空延迟;小肠及大肠平滑肌张力提高,使推进性蠕动减弱,食糜通过延缓;回盲瓣及肛门括约肌张力提高,肠内容物通过受阻;此外,吗啡抑制消化液的分泌,使食物消化延缓;加上吗啡对中枢的抑制,使患者便意迟钝,因而引起便秘。治疗量吗啡引起胆道奥狄括约肌痉挛性收缩,使胆道排空受阻,胆囊内压力明显提高,可导致上腹不适甚至胆绞痛。阿托品可部分缓解之。
3.心血管系统 吗啡扩张阻力血管及容量血管,引起体位性低血压,其降压作用是由于它使中枢交感张力降低,外周小动脉扩张所致。降压作用可部分地被抗组胺药所对抗,因而该作用部分地与吗啡释放组胺有关。吗啡抑制呼吸,使体内CO2蓄积,故致脑血管扩张而颅内压增高。
4.其他 治疗量吗啡能提高膀胱括约肌张力,导致尿潴留;还能促进垂体后叶释放抗利尿激素;大剂量吗啡能收缩支气管。
【作用机制】现有资料证明,在体内存在有“抗痛系统”,它由脑啡肽神经元、脑啡肽及阿片受体共同组成。去极化或刺激脑啡肽神经通路可引起脑啡肽释放,并依赖于钙离子。在正常情况下约有20%~30%的阿片受体与脑啡肽结合,起着疼痛感觉的调控作用,维持正常痛阈,发挥生理性止痛机能,镇痛药的作用是激动阿片受体,激活了脑内“抗痛系统”,阻断痛觉传导,产生中枢性镇痛作用。
1.阿片受体及内源性阿片样活性物质 七十年代初证实了脑内有阿片受体,而且各种镇痛药与阿片受体的亲和力与它们的镇痛效力之间呈现高度相关性。阿片受体在脑内分布广泛而不均匀,受体密度较高的部位如脊髓胶质区、丘脑内侧、脑室及导水管周围灰质都是和疼痛刺激的传入、痛觉的整合及感受有关的神经结构;而受体密度最高的边缘系统以及蓝斑核,则多是与情绪及精神活动有关的脑区。中脑盖前核的阿片受体可能与缩瞳有关。延脑的孤束核处的阿片受体与药物引起的镇咳、呼吸抑制、中枢交感张力降低有关。脑干极后区、孤束核、迷走神经背核等部位的阿片受体与胃肠活动有关。肠肌本身也有阿片受体。
阿片受体的发现提示脑内可能存在相应的内源性阿片样活性物质,不久即自脑内分离出两种五肽,即甲硫氨酸脑啡肽(M-enkephalin)和亮氨酸脑啡肽(L-enkephalin),它们在脑内的分布与阿片受体的分布近似,并能与阿片受体呈立体特异性结合而产生吗啡样作用,这种作用可被吗啡拮抗药纳洛酮所拮抗。继发现脑啡肽之后,又自垂体中分离出几种较大的肽类,称为内啡肽(endorphins),如β-内啡肽(β-endorphin)及强啡肽(dynorphin A)。迄今已发现近20种作用与阿片生物碱相似的肽类,统称为内阿片样肽(或内阿片肽)。内阿片肽可能是神经递质或神经调质(即调节神经递质释放的物质)或神经激素,在机体内起着痛觉感受的调控或内源性镇痛系统以及调节心血管及胃肠功能的作用,例如在脊髓感觉神经末梢已发现阿片受体,实验资料提示脑啡肽可能通过抑制感觉神经末梢释放一种兴奋性递质(P物质),从而干扰痛觉冲动传入中枢(图18-2)。至于吗啡类药物的作用机制则可能是通过与不同脑区的阿片受体结合,模拟内阿片肽而发挥作用的。
2.阿片受体的多型性、亚型及其效应 通过对阿片受体配体结合的实验研究,现认为阿片受体可分为μ、δ、κ、及σ型,μ、δ及σ型各又可分为1和2两种亚型。对各型激动时的效应不同;各种内阿片肽对不同型阿片受体的亲和力不同,现认为亮氨酸脑啡肽及强啡肽分别为δ及κ受体的内源性配体,而μ受体及σ受体的内源性配体则尚未明确。吗啡类药物对不同型的亲和力及内在活性都不完全相同,因此有些药物是激动药(如吗啡、哌替啶);有些是拮抗药(如纳洛酮);还有些药物对一型是拮抗药,而对另一型则是激动药或部分激动药(如喷他佐辛、烯丙吗啡、丁丙诺啡)(表18-2)。近来有研究指出阿片受体之间可能存在变构关系,如与吗啡结合的受体(μ)和与脑啡肽结合的受体(δ)是一个蛋白质分子或一处复合体上的不同结合点;β-内啡肽有两个结合点,即氨基端的脑啡肽结合点和羧基端的吗啡结合点;对其中一个结合点的作用可以变构影响另一结合点的结合性能。
表18-2 激动各型阿片受体时的效应及药物作用比较
| 受体型 | ||||
| 激动时效应 | μ | δ | κ | σ |
| 镇痛 |
脊髓以上水平 |
脊髓水平 |
脊髓水平 |
- |
| 呼吸抑制 |
++ |
++ |
+ |
- |
| 瞳孔 |
缩小 |
缩小 |
- |
散大 |
| 胃肠活动 |
减少 |
减少 |
- |
- |
| 平滑肌痉挛 |
++ |
++ |
- |
- |
| 行为、精神活动 |
欣快++ |
欣快++ |
烦躁不安++ |
烦躁不安++ |
|
镇静++ |
镇静++ |
镇静++ |
致幻 |
|
| 身体依赖性 |
++ |
++ |
+ |
- |
| 化合物 | ||||
| 阿片肽类 | ||||
| β-内啡肽 |
+++ |
+++ |
+++ |
- |
| 亮氨酸脑啡肽 |
+ |
+++ |
- |
- |
| 甲硫氨酸脑啡肽 | ++ | +++ | - | - |
| 强啡肽 |
++ |
+ |
+++ |
- |
| 阿片类药物 |
|
|
|
|
| 完全激动药 | ||||
| 吗啡 |
+++ |
+ |
++ |
- |
| 可待因 |
+ |
+ |
+ |
- |
| 哌替啶 |
++ |
+ |
+ |
- |
| 埃托啡 |
+++ |
+++ |
+++ |
- |
| 芬太尼 |
+++ |
+ |
- |
- |
| 部分/混合激动药 | ||||
| 喷他佐辛 |
+* |
+ |
++ |
+ |
| 烯丙吗啡 |
++ |
(++) |
(++) |
+ |
| 丁丙诺啡 |
(+++) |
- |
- |
- |
| 拮抗药 | ||||
| 纳洛酮 |
+++ |
++ |
++ |
+ |
| 纳曲酮 |
+++ |
++ |
++ |
+ |
注:(+)表示为部分激动药 *拮抗作用
【临床应用】
1.镇痛 吗啡对各种疼痛都有效,但久有易成瘾,所以除癌症剧痛可长期应用外,一般仅短期用于其他镇痛药无效时的急性锐痛如严重创伤、烧伤等。对于心肌梗塞引起的剧痛,如果血压正常,可用吗啡止痛;此外,由于吗啡有镇静及扩张血管作用,可减轻患者的焦虑情绪及心脏负担,更有利于治疗。
2.心原性哮喘 对于左心衰竭突然发生急性肺水肿而引起的呼吸困难(心原性哮喘),除应用强心甙、氨茶碱及吸入氧气外,静脉注射吗啡常可产生良好效果。其作用机制是由于吗啡扩张外周血管,降低外周阻力;同时其镇静作用有利于消除患者的焦虑恐惧情绪;因而可减轻心脏负荷。此外,吗啡降低呼吸中枢对CO2的敏感性,使急促浅表的呼吸得以缓解。但对于休克、昏迷及严重肺功能不全者禁用。
3.止泻 适用于急、慢性消耗性腹泻以减轻症状。可选用阿片酊或复方樟脑酊;如为细菌感染,应同时服用抗菌药。
【不良反应】
1.治疗量吗啡有时可引起眩晕、恶心、呕吐、便秘、排尿困难、胆绞痛、呼吸抑制、嗜睡等副作用。
2.连续反复多次应用吗啡易产生耐受性及成瘾,一旦停药,即出现戒断症状,表现为兴奋、失眠、流泪、流涕、出汗、震颤、呕吐、腹泻,甚至虚脱、意识丧失等。若给以治疗量吗啡,则症状立即消失。成瘾者为追求吗啡的欣快症及避免停药所致戒断症状的痛苦,常不择手段获取吗啡(称为“强迫性觅药行为”),危害极大。故对吗啡等成瘾性药物应严格控制使用,并按国家颁布的《麻醉药品管理条例》严格管理。吗啡耐受性与成瘾性的产生主要由于神经组织对吗啡的适应性;与吗啡成瘾及戒断症状有直接联系的是蓝斑核,该核由去甲肾上腺素能神经元组成,且有阿片受体密集;吗啡或脑啡肽均可抑制蓝斑核放电,当动物对吗啡耐受或成瘾后,该核放电也出现耐受,一旦停用吗啡,则放电加速,同时出现戒断症状,提示戒断症状与蓝斑核去甲肾上腺素能神经元活动增强有关。据报道,能抑制蓝斑核放电的可乐定可缓解吗啡戒断症状。
【急性中毒】表现为昏迷、瞳孔极度缩小(严重缺氧时则瞳孔散大)、呼吸高度抑制、血压降低甚至休克。呼吸麻痹是致死的主要原因。需用人工呼吸、给氧抢救;吗啡拮抗药纳洛酮对吗啡之呼吸抑制有显著效果,如用药无效,则吗啡中毒的诊断可疑。
【禁忌证】吗啡能通过胎盘或乳汁抑制胎儿或新生儿呼吸,同时能对抗催产素对子宫的兴奋作用而延长产程(原因未明),故禁用于分娩止痛及哺乳妇女止痛。由于抑制呼吸及抑制咳嗽反射以及释放组胺而致支气管收缩,故禁用于支气管哮喘及肺心病患者。颅脑损伤所致颅内压增高的患者、肝功能严重减退患者禁用。
参看
| 关于“药理学/吗啡”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |