耳蜗
| A+医学百科 >> 耳蜗 |
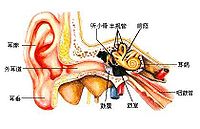
耳蜗(英文:Cochlea)是内耳的一个解剖结构,它和前庭迷路一起组成内耳骨迷路,是传导并感受声波的结构。耳蜗的名称来源于其形状与蜗牛壳的相似性,耳蜗的英文名Cochlea,即是拉丁语中“蜗牛壳”的意思。耳蜗是外周听觉系统的组成部分。其核心部分为柯蒂氏器(Organ of Corti),是听觉转导器官,负责将来自中耳的声音信号转换为相应的神经电信号,交送大脑的中枢听觉系统接受进一步处理,最终实现听觉知觉。耳蜗的病变和多种听觉障碍密切相关。
目录 |
一、耳蜗
简介
耳蜗是位于听器官内耳骨迷路的一个组成部分。耳蜗是一螺旋形骨管,绕蜗轴卷曲两周半。由蜗轴向管的中央伸出一片簿骨,叫骨质螺板。耳蜗外壁有螺旋韧带。骨质螺旋板的游离缘连着一富有弹性的纤维膜,称为基底膜,延伸到骨管对侧壁与螺旋韧带相接。把耳蜗骨管分成上下两部,上部称前庭阶,下部称鼓阶,两管中充满外淋巴液。前庭阶的一端为前庭窗,鼓阶一端为蜗窗。两部分在蜗顶处的蜗孔相通。在骨质螺旋板近底处有一薄膜,称前庭膜,由前庭膜、基底膜和一部分螺旋韧带围成膜质蜗管,管中充满内淋巴液。螺旋器(Corti氏器)是感受声波刺激的听觉感受器,由支持细胞和毛细胞等组成,毛细胞为声波感受细胞,每个毛细胞均与神经纤维形成突触联系。毛细胞的上方有鼓膜,与毛细胞的纤毛相接触。外界声波通过淋巴液而震动鼓膜,鼓膜又触动了毛细胞,最后由毛细胞转换成神经冲动经听位神经而传到听觉中枢。
耳蜗的解剖位置
耳蜗位于颞骨(Temporal bone)深处,毗邻中耳听骨链和脑干,和是内耳骨迷路的组成部分。耳蜗的几何对称轴,称为耳蜗轴(Modiolus)大致处在水平面内,与颞骨表面垂直。前庭耳蜗神经与听觉相关的一部分:耳蜗神经,起源自耳蜗。
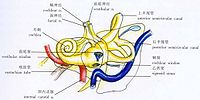
耳蜗的解剖结构
人类的耳蜗形似蜗牛壳,由底端(Basal end)至顶端(Apical end)螺旋环绕三又八分周,展开长度约为35 mm。
耳蜗是一个骨质结构。耳蜗由三个内部充满淋巴液的空腔组成。这三个空腔由上到小依次为:
前庭阶(Scala vestibuli),内含外淋巴(Perilymph)液体。
蜗管(Scala media),内含外淋巴。
鼓阶(Scala tympani),内含内淋巴(Endolymph)液体。
蜗管在底端中止于卵圆窗(Oval window),是镫骨施力的部位。鼓阶在底端中止于圆窗(Round window),毗邻中耳腔,是声压释放的窗口。
赖斯纳氏膜(Reissner's membrane)分隔前庭阶和蜗管,基底膜(Basilar membrane)分隔蜗管和鼓阶。听觉转导器官柯蒂氏器(Organ of Corti)坐落于基底膜之上、蜗管内部。前庭阶和鼓阶在蜗孔(Helicotrema)相通。
听神经的纤维通过基底膜与内毛细胞和外毛细胞形成突触连接。其细胞体位于在耳蜗中心部的螺旋神经节(Spiral ganglion)。
二、耳蜗手术
耳蜗埋植
又称电子耳蜗或人工耳蜗。适用于中青年双侧极度耳聋,使用高功率助听器无效,耳内无活动性病变。X线断层拍片或CT检查证明内耳结构正常,耳蜗电图无反应,鼓岬或圆窗电刺激可诱出脑干反应者。
耳道上进路耳蜗植入术
弊端:神经隐窝狭窄可造成手术困难,甚至有面神经损伤的危险
颅中窝进路耳蜗植入
弊端:一是电极刺激的部位存活的螺旋神经节数目比较少,二是输入信号与输出信号之间频率的不匹配。因为研究表明螺旋神经节的退化底回较顶回严重的多,输入与输出信号之间频率的不匹配将影响对声音的整体整合。
耳蜗植入器译自英文命名cochlear implants,其他名称有仿生耳(bionic ear)、耳蜗赝复器(cochlear prostheses)和电子耳蜗(electronic ear)等。国内意译有电子耳蜗和人工耳蜗。本章用耳蜗植入器或电子耳蜗名称。手术名称为电子耳蜗植入术。
适应证
在选择病人作为耳蜗植入器的手术对象时,一般要进行以下逐个项目的询问或检查。
许多病人通过来信要求治疗,可借此机会复函,请病人回答以下问题,从中间选有可能手术的对象,函询内容如:耳聋程度,助听器效果,耳聋起病年龄及可能原因;旁人能听懂本人讲话的程度,病人结合唇读懂话的能力(包括家属和本人的讲话);耳流脓或耳手术史,全身健康状况及经济情况和来院诊治的条件等。
耳蜗手术初选阶段
1、耳聋的病因Otte,Schuknecht和Kerr于1978年发现后天耳聋的神经元存活数较大,100例颞骨病理(死前2d-8年进行过测听)检查发现,维持正常听阈(500、1000t 2000Hz均值)至少要有20000个健全的神经元;听力损失50-60dB的至少还有10000个有功能的神经元,神经元残活达10000个的仍有语言识别力。Otte后又报告62只极聋耳死后的病理研究结果,发现后天聋者神经节细胞的丢失数主要是耳蜗支持细胞(Deiter细胞和柱细胞)的受害范围有关。从理论上估计,至少要有10000个螺旋神经节细胞(其中3000个要分布在Corti器顶旋10mm)才能满足植入手术的要求。此外,病毒性迷路炎17例中有9例神经元残活数达1000以上;腮腺炎性聋的神经元残存数又较麻疹性聋数为大;突发性聋和耳硬化的残存神经元数则多少不一;细菌性迷路炎(脑膜炎)17例中有12例神经元存活极少;梅尼埃病4例中,3例神经元残存数>10000;血管栓塞性2例几乎没有多少活着的神经元,一例卡那霉素中毒的残活神经元很多。9例先天性耳聋中,3例为Scheibe型(耳蜗球囊性),发育不良中有2例耳蜗基旋均有神经节细胞;4例Mondini发育不良(骨迷路和膜迷路异常)患有先天性聋的病人从无声感受的经验,接受康复熟练时缺乏耐心,多数满足于聋人世界中靠手语交际的方式。
2、年龄儿童接受阶内电极植入遭致迷路炎或脑膜炎的可能性比较大。至今只有House耳科研究所报告60例-18岁的青少年儿童的植入结果,并发展了一套适用于评价儿童听力的特殊听力测试技术,认为效果同成人相仿。其他学者认为对儿童最好是作单导圆窗膜植入,其效果至少可与阶内6mm电极植入相媲美。
3、全身健康状况要考虑到病人接受全麻手术的健康条件,有无足够精力进行术后康复训练,若有退行性神经疾患,脑血管疾患和双眼全盲的病人不宜作植入对象。
4、合作程度术后康复训练要求病人有正常智力,耐心受训,无方言阻碍和有时间保证等。
手术器械
1、双目手术显微镜、电钻、单、双极电凝器、耳科器械、冲洗吸引装置。
2、感应式单导耳蜗植入器作者在上海医科大学眼耳鼻喉科医院主持研制的感应式单导电子耳蜗整机由体外和体内两部分装置组成,体外装置分语言处理器和发射头,体内装置是包括导线和电极在内的接收器。
(1)语言处理器:外界音响由驻极体话筒转换成音频电流后,由集成块SL34放大后,输至调帛线圈,并同时输至自动音量控制(ALC)线路,由 ALC对输入端分流,以抑制强讯号,扩大动态范围。高频振荡为双管推换自激振荡器。由于接收器的IC回路Q值不高,谐振曲线不锐,故对频率的准确性与稳定性要求不高。此种形式的振荡器可完全满足要求,且无需功率放大,就有一定的输出,电源经调制线圈加至振荡器,所以是调集式的调幅调帛,调制波形较好。
(2)发射头:是LC串联谐振回路,发射线圈可获得最大的电流,提高了辐射效率。
(3)接收器:由于接收器是埋植于体内的,故采用无源形式,分谐振回路与检波两部分。为缩小体积,载波用30MHz左右的业余短波段。谐振回路的L和C值都较少,L的直径20mm左右时,只需几圈即可,便于制作。检波后经一钽粉电解电容隔直的音频电流,经外涂聚四氟乙烯绝缘的铂丝,由铂电极传至圆窗膜。整个接收器装入一直径22mm×4的聚四氟乙烯圆盒中,其内填充有机氟胶水SF-203A,盒外亦包装一层氟胶水8F-203A,使体液不一致渗入而影响电参数。
(4)性能:本机具有45-90dB的声级动态范围,90dB以上则过载调制,电路频率响应在50-2000Hz.
由于采用30MHz射率调制,铂丝电极上的电压与发射头-埋入体内的接收器距离近似反比,发射头的位置失调与接收效果影响不严重。
术前准备
1、特殊听力检查耳蜗内植入器的使用对象应是“全聋”病人,有残余听力者宜用蜗外植入器,因为蜗内植入会使仅剩的残余听力丧失殆尽。而且正在研制中的信号处理且听机有可能使残听者收益。事实上,圆窗膜植入和阶内短距植入的听觉效果是一致或相仿的。“全聋”的确切定义还没有统一,通常是将那些对测听机最大输出无声反应者称为全聋。但是,测听机耳机最大输出并不相同,最大输出范围(中域频率)有100-120dBHI(感觉级)的差别。多数测听机的最大输出不超过110dB,所以目前“全聋”的标准是含糊的。
在耳机强声刺激下,病人可能将触觉混淆为听觉。鉴别要点是,残余听觉有明显的音衰现象和肯定的响度不适级。Martin于1983年提出 130dBHI无听感或在测听机最大输出点上只有一、二个频率有听反应的可当作全聋作为植入对象;三个频率以上有听感的则不考虑阶内植入。
Owen不同意这个意见,认为识别语声和噪声的能力比强声听感更有意义,不能识别的语声和噪声的极聋病人对助听机肯定不满意。
在House的有关报告中,将植入对象归在极聋(profound deafness)诊断下,但没有确切注明极聋的定义。吾氏认为,对测听表上测试结果一片空白的,使用极聋一词比“全聋”为好,理由是病人可能仍有表外残听。
ERA(脑干电反应测听术)应引为术前常规检查项目之一,这一检查可排除功能性聋。对儿童作ERA更属必需。不过ERA阴性却不能排除低频域听觉的存在。
Owen提出最小听觉潜能组合试验(minimum auditory capabitities battery of test,MAC)。MAC组合试验包括13个听觉潜能包括13个听觉测验和1个唇读检查,其中12个是一组由易及难的语声资料测验。测验时分二套进行,第一套测验只要病人鉴别升、降音高,指出句中某重音单词和识别语声和模拟语声的调制噪声。测试形式是给一张表,按多选法选答(这种动工的测验称限定式)。第二套试验是定音素:区分讲话中的鼻辅音、浊辅音和清辅音。这套试验中还包括扬扬格词认识测验。测验动工也是按一张限定的多选表选答。二套限定试验完毕后,进行开放形式的测验。所谓开放是要求病人去描述任意给予的声音、词和句子。声音为15种环境声(汽车喇叭、狗吠声等);词取25个双音节扬扬格词;句子用美国聋症中心研究所规定的日常用句。其中对病人最难的是重复单词和指出上下文中的某一单词。开放式测验后是唇读可辅性检查,并对此使用放大器辅助唇读的结果。测验时发声者坐在病人前方1m处。
MAC全聋测试至少需要2h,如逢试验对象解释困难,费时更长。
目前House耳科研究所提议的识别力测验只有环境声和MTS试验。MTS是单音节词(monosyllable)、扬抑格双音节词(rockes)和扬扬格双音节词(spondee)的简写。
伦敦皇家耳聋研究所采用更基本的方法测验识别力,就是以语言识别必需的声音信息作为测试内容,这类信息包括音高变化、声音信号脱漏检测、劈啪声和嗡嗡声的分辨和合成语言的共振峰间隔的感知力等。
Edgerton推荐DAT方法(训练后识别力测验)去选择儿童病人。方法是让儿童戴助听器,用简化MTS进行训练。如识别力逐渐进步,则不再作为植入对象。倘若训练后毫无成果,可考虑植入手术。
2、X线检查应用分层摄片或高分辨CT可清晰显示骨迷路轮廓和管腔,许多后天性聋的耳蜗内可有瘢痕组织和新骨形成,使管腔狭窄或闭锁,成为阶内植入的障碍。从耳蜗骨管的X线检查所得,可预期电极插入所允许的深度。有脑膜炎、脑炎病史者,应同时作脑CT以除外听区皮质的损害。
3、助听机试用试验许多重度或极度耳聋病人,可能已多年不往医院诊治,他们早已听腻了“无法治疗”的话,失去了信心。但电子耳蜗出现后,又重新燃起了希望之火,来信询问。其中有一些病人从邮询中看,似乎符合植入对象的条件,但这些人中几乎有半数人使用高功率助听机可获得某些听觉效益,没有必要作手术植入。由于他们的残听能力有限,觉得高功率助听机也无所帮助而弃之不用。应该说服病人耐心试用1个月,必要时进行戴助听机的听觉康复训练,如仍无效,再考虑植入手术也不迟。
4、耳蜗电兴奋试验在术前,用电极接近耳蜗作电兴奋试验,可预测神经元残存状况,并可让病人体验植入术后的听力将是什么样的。House是最早使用鼓岬电试验来刺激耳蜗的,但他们目前已放弃不用,因为鼓岬电兴奋试验阴性,植入电极仍有可能有效。维也纳组改用62.5、125和255Hz的突发音作穿透鼓膜的鼓岬电兴奋试验。如病人能听到声音而不能区别这三个频率,则被认为不适合植入手术。犹他组(1983)通过鼓岬电刺激试验来测量引起声感的最小电流值,不舒阈和触痛的电流值,以了解动态范围和音高识别能力。Stanford组主张作鼓耳道皮瓣,将电极贴在圆窗上作耳蜗兴奋试验,预测听阈和不舒阈的电流值,Douek-Foureim于1983年进一步提出,通过鼓耳道皮瓣留置圆窗电极数天,让病人有时间充分体验植入后的听觉,以让病人最后决定取舍。Douek等的蜗外植入手术会造成鼓室结构的破坏,所以用这个留置电极的方法过渡。如作乳突后鼓室进路植入就没有这个必要。
Honse于1982年报告约有30%植入病人,耳鸣会消失。故在作鼓岬电兴奋试验时,应同时观察耳蜗电刺激对耳鸣的效果。但是Aran于1981年指出正弦波电流不能使耳鸣消失,只有一系列正脉冲才起作用。因此怀疑耳鸣消失不是电兴奋的抑制作用,而是直流偏移,久用后会损伤内耳。Hazell于1983年使用低频正弦波电流刺激鼓岬,发现耳鸣可被抑制,而直流电刺激却无明显效果,所以提出耳蜗交流电刺激具有排蔽效应。有关植入病人的耳鸣问题还有待进一步探讨。
5、心理状况分析术前对病人心理状态的了解十分重要,分析内容可有以下几项:
外倾性格、内倾性格(extraversion/intraversiontraversion)
神经过敏症(neuroticism)
精神过敏症(psychoticism)
有些精神病症状应予注意:强迫症、精神性躯体症状、恐怖症、癔病、忧郁症和游离性焦虑。
要注意病人的教育、职业、家庭背景、社交能力和知识水平等。
进行术前心理分析的目的是防止精神病病人和心理条件不合适的病人作为植入对象,必要时应请精神病学家或心理工作者会诊或协助。
所有准备作植入手术的病人术前宜作发声录音,以便在植入术后,评价发声功能的改善程度。
全身麻醉。
手术方法
1、耳后弧形切口,弧形中点离耳后皱纹线1.5cm,皮瓣翻起向前,作肌骨膜瓣,用两拉钩上下牵开。
2、用电钻开放乳突皮质及磨除其内气房,至乳突天盖及乙状窦前骨板显露为止,确认鼓窦、水平半规管和砧骨窝。将外耳道后壁尽可能磨薄。在相当砧骨窝底,面神经骨管垂直段之前开放后鼓室后壁,深达面神经隐窝。面神经骨管尽量磨薄,但勿去除骨壁或损伤面神经鞘膜。用电钻扩大后鼓室后壁,在将近鼓沟时,可见骨管内的鼓索神经。骨质去除范围限于鼓索神经内侧,否则将破坏外耳道后壁,于手术不仅无助,而且与外耳道沟通,易罹感染。
3、从后鼓室进路窥入鼓室,由上而下可见面神经水平段、砧骨长突、豆状突、镫骨肌肌腱和镫骨。继续向下扩大,可清晰见到圆窗龛缘和大部分圆窗膜。
4、若圆窗龛缘突起过高,圆窗膜隐匿于下,不能直接窥得。圆窗膜水平倾前,呈暗蓝色,与术者视线不相垂直。如将病人头部放低或旋动显微镜角度向上,就有可能使视线与膜平面接近垂直。这样观察龛内窗膜更加清楚。如果圆窗龛沿隆起较高,遮住整个圆窗膜,可用金刚石微钻磨除龛沿。轻推镫骨头,可见窗膜微动或膜上反射光点闪变,少数病人的圆窗膜上覆有肥厚粘膜,透明性较差不出现暗蓝色泽,而与邻近粘膜同色,但这并不妨碍定位。如圆窗膜上的光点闪变消失,很大可能是圆窗有骨性闭锁或存在阶内阻塞性病变,圆窗骨性闭锁可用金刚石微钻头向鼓岬方向渐渐磨薄,也就是循耳蜗基旋外壁开窗。
5、移去上把固定拉铯,延长弧形切口,作反弧形切口。翻起皮瓣,在颞肌上作垂直切口,切口位置在耳廓附着缘上端后方2.5-3.0cm.接收器盒的位置尽可能靠前,但不能及耳廓附着缘,太前会使耳廓位于接收器盒上,妨碍接收器盒与发射头的对位耦合。而且,向同侧侧卧时,耳廓易被皮下硬物顶住受压产生疼痛。在颞枕部颅骨上,按盒直径磨一圆形骨槽,深约2mm,以恰可容纳线圈盒为准。
6、在超乳突侧,作2-3cm宽隧道。置入接收器盒,将作用极和非作用极导线通过隧道放入乳突腔。非作用极导线弯向上方与颞肌相接,作用电极导线弯向乳突腔,利用乳突尖部残存气房再作一隧道(第二隧道)。作用电极导线穿过这一隧道,经后鼓室开放口引至面神经隐窝。
7、利用铂丝的弹力将裸露电极紧贴圆窗膜。如作鼓阶内植入,可用金刚石微钻头磨除圆窗前缘骨壁,显露鼓阶,将电极循鼓阶基旋方向渐渐推入,此时常可到外淋巴液搏动溢出。为防止术后外淋巴液瘘,可用被电钻磨下的骨粉封闭瘘孔,必要时可加滴纤维蛋白粘合剂。向阶内植入电极时,如遇阻力切勿强行硬插,防止损伤耳蜗基膜。在颞鳞部骨槽和接收器盒之间的缝隙及隧道内滴以外科用快速粘合胶水,可使盒在位置上不变。
8、整个装置埋植完毕后,应充分止血,但宜用双极电凝。单极电凝会使电流流经导电最佳的作用电极,造成蜗内组织损伤。剪一小橡皮条放置在皮肤切口下端作引流乳突腔用。注意橡皮引流条勿与导线接触,防止抽除引流条时带动导线,造成电极脱位。缝合颞部皮肤层时,颞肌不予拉拢,以减少软组织厚度,这有利于缩短内外线圈盒的距离,过多颞肌宁可剪除。术后3d抽除橡皮引流条,8-10d拆去缝线。
注意事项
1、注意及时处理和防止以下并发症最常见的早期并发症是皮下血肿,出血部位多在头皮和腱膜的切口处。皮下血肿必须及时清理,以防感染发生。有出血倾和的,缝合切口前应置负压引流管。
个别病人可能对缝线材料(丝线、肠线或尼龙线)、橡皮引流条或负压导管(聚氯乙烯)等过敏,术后发现应及时撤除,否则会导致继发性感染。最麻烦的是继发性感染一量发生,植入装置就很难存留。尽管植入装置本身有良好的生物相容性,但在已感染的组织内,就会同异物一样,没有生物性递降分解能力,只有去除后,感染才能被控制。
内耳开放后,脑干周围的脑脊液经过耳蜗导水管和内耳外淋巴隙漏至鼓室的可能性是存在的,但极罕见。即使发生,通常也没有严重后果。如果鼓室内有隐匿炎性病灶或存在咽鼓管炎症或阻塞,则有可能糨发迷路炎或脑膜炎。通常阶内电极多为纤维鞘膜包围,脑脊液可自行停止。
阶内电极植入可破坏迷路功能,造成术后眩晕。眩晕可在数日后逐渐消失,如果对侧迷路功能不正常,则会造成长时期的平衡失常。这种情况极少发生,原因是植入部位在耳蜗部分,不直接影响平衡感受器,而且极聋病人平衡感受器的功能多数是原来就很低落。
后期并发症可能有中耳炎或乳突炎,在咽鼓管正常的成人植入者,是极少并发中耳乳突细菌性炎症的,但在儿童植入后,发生这种并发症的可能性比较大些。在乳突后鼓室进路植入术中,导线脱出体表外的可能性较少。某些学者将导线通过外耳道皮下进入鼓室的手术方法已被淘汰,主要原因是导线很容易穿破皮肤暴露在外耳道内。导线一旦显露体表,感染就不可避免地接踵而来。
2、失灵原因失灵是指接收器失去功能,不能工作。接收器结构愈精细复杂,失灵的机会就愈多,失灵原因有:误用煮沸或高压消毒;牵动导线造成盒内焊点脱开;接收器盒脱离骨槽,使植入电极移位;植入时钳镊导线破坏其绝缘层,形成短路或漏电,水气从导线绝缘层与金属之间的隙缝进入盒内,以及元件质量不高等。此外,植入对象存主贬低效果,造成失灵假象。特别是年轻聋哑人已习惯于他(她)们集伙中的手势语,大脑皮质中“学习”新声的能力远低于幼儿。不满足于清晰度低的声音而归绺为之“失灵”。对康复训练积极性不高而术前愿望又过高的病人也会有上述类似情况。
术后处理
1、植入后效果Ballantyne等于1978年曾代表英国健康和社会福利部去美调查洛杉矶、旧金山和斯坦福等城市电子耳蜗的实际情况,结论是电子耳蜗确实是给许多成人全聋病人带来以下的效益。
(1)全聋病人听到了真正的声音,心理上脱离了静寂环境,不再有孤独感。
(2)意识到重要的环境声,如铃声、交通噪声和家属口音等。
(3)使唇读能力大大改进,能区别光凭唇读难以识别的“b、t、p”辅音。
(4)病人讲话的声调、辅音清晰度和自我音量控制有明显改进。
(5)语言识别力是很低的,无论是单导或任一种多导都不能使病人的语言识别力提高到正常水平。单导能明确识别语言
的声时、节律和声调;多导能提供高频音高识别力。
(6)与助听机相比,同经数月训练后,语后聋的识别率得分,电子耳蜗远较助听机为高。
Engelmann于1981年和Hough于1982年报告电子耳蜗植入者的听力学检查结果:①窄频带噪声听阈:术前250-8000Hz的气导阈在100-120dB.术后为30-55dB,较使用助听机(最大输出)的听阈低15.7dB;②环境声识别力:环境声有雷声、吹口哨、敲锒头、吸尘机和牛巴叫等。二组电子耳蜗植入者分别为76.7%和67%,而戴助听器者只有45.6%和14%;③MTS测验:经康复训练的电子耳蜗植入者,其词识别力为43.3%,词重音识别力为83.3%。而助器者分别为10%和30.5%;④辅助唇读能力:电子耳蜗植入者的唇读能力明显提高。少数植入者经过训练后,不用电子耳蜗也能继续维持良好的唇读能力。作者主持研制的单导电子耳蜗的效果与上述的一致。
单导系统是不可能达到有意义的语言识别水平,而多导系统在这方面有较大进步,多导系统的扬扬格词得分比单导系统为高,结合唇读可达64%而单凭唇读只有35%.蜗外单导伴唇读仅43%.Clark和Tone于1982年的多导系列,所得结果与上也类同。但多导系列内极间电流传播限制了多导位编码设计的预想目的,1983年Summerfield甚至认为多导不过是“延长了的单导”,这方面的问题还有待继续研究。
单导圆窗植入系统具有不损伤中、内耳结构,感染危险性极少,可更新换代,植入新一代装置等优点。此外还可识别唇读很难区别的浊音和清音(“ba”和“pa”)。但蜗外装置的频率识别范围多在400-500Hz以下(Rosen,1982)。所以其音高变化的识别范围只与成人浊音(喉音)的基频一致。
2、术后康复训练人类是生活在声音和噪声世界的环境中。初生婴儿就有声定位能力。说话是最基本的互通方法。说话的互通性是通过编码所形成的语言中的词句。说话还具有感情色彩和语义性,使互通接触保持在情感和逻辑抽象的水平上。说话的感情色彩是言语的副特征,表现在噪音节律、重音和声调等方面。听觉严重减退可造成互通困难。语前聋还存在一个语言贫困问题,具体表现为发声不良,清晰度差,无词句概念,本国或本志语言的词汇量不足。语前聋者根本不识词的声学特性,因此不能理解言语副特征。语后聋者不存在上述问题。但聋久者由于失去听反馈可造成发声不良和清晰度差。此外,语后聋也有社会心理失常情形,例如孤独和回避社交等。
为了提高术后听觉康复的效果,首先要作好术前咨询。咨询内容包括解释工作,鼓励病人的自信性,改善情绪,建立良好的工作关系,说服家属协助进行康复训练等。解释工作内容有:介绍电子耳蜗的基本特点,手术植入的必要性和可能引起的并发症,术后佩戴外观,康复训练的长期性和树立克服康复疲劳的决心,以及告知所能达到的最大效果等。对于语前聋者,术前咨询更要仔细。咨询工作实际上是一项心理任务,医务人员需尽心尽力或另设专职人员或教师进行。
术后康复训练的目的是:通过提高听视和听语理解力来补偿听觉缺陷。
3、通过互通训练和咨询来调剂或解除社会心理的压力。简言之,术后康复训练就是听觉训练和互通训练二个过程的综合。
4、植入术后应注意在今后的求医检查过程中对病史的汇报,避免核磁共振(MRI)相关检查,以及不能使用单极电凝只能使用双极电凝等。
耳蜗埋植
又称电子耳蜗或人工耳蜗。适用于中青年双侧极度耳聋,使用高功率助听器无效,耳内无活动性病变。X线断层拍片或CT检查证明内耳结构正常,耳蜗电图无反应,鼓岬或圆窗电刺激可诱出脑干反应者。
|
|||||||||||||||||
| 关于“耳蜗”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |