病理生理学/慢性肾功能衰竭时电解质及酸碱平衡紊乱
| 医学电子书 >> 《病理生理学》 >> 肾功能不全 >> 慢性肾功能衰竭 >> 慢性肾功能衰竭时机体的机能及代谢变化 >> 慢性肾功能衰竭时电解质及酸碱平衡紊乱 |
| 病理生理学 |
|
|
|
1.对多尿的患者,特别是在伴在呕吐、腹泻时,如不及时补充足够的水分,则因肾脏浓缩功能减退,尿量不能相应的减少,故容易发生严重脱水从而使酸中毒、高钾血症、高磷血症、氮质血症加重,病情恶化。反之,当静脉输血过多时,又易发生水潴留,甚至引起肺水肿和脑水肿。当慢性肾功能衰竭引起GFR过度减少时,则会出现少尿和水肿。
(1)夜尿:正常成人每日尿量约为1,500ml,白天尿量约占总尿量的2/3,夜间尿量只占1/3。慢性肾功能衰竭患者,早期即有夜间排尿增多的症状,夜间尿量和白天尿量相近,甚至超过白天尿量,这种情况称为夜尿。其形成机制尚不清楚。
(2)多尿:多尿是慢性肾功能衰竭较常见的泌尿功能变化,但尿量很少超过每天3,000ml。其形成机制可能为:①大量肾单位被破坏后,残存肾单位血流量增多,其肾小球滤过率增大,原尿形成增多。由于原尿流速较快和溶质含量较多,因而产生了渗透性利尿效应;②慢性肾盂肾炎导致慢性肾功能衰竭时,常有肾小管上皮细胞对ADH的反应减弱;③慢性肾盂肾炎,慢性肾小球肾炎等患者髓袢主动重吸收Cl-的功能减弱时,髓质间质不能形成高渗环境,因而尿的浓缩功能降低。但是当肾单位大量破坏,肾血流量极度减少时,则可发现少尿。
(3)等渗尿:慢性肾功能衰竭时,由于肾脏浓缩和稀释功能障碍,尿溶质接近于血清浓度,尿比重固定在1.008~1.012,称为等渗尿。由于各种尿溶质的分子量不一致,故同样是1克分子浓度和不同溶质,对尿比重所起的影响却各不相同。因此最好用冰点降低法测定尿的渗透压来反映尿中溶质的浓度。等渗尿的渗透压为250~400mOsm/L。
2.钠代谢障碍慢性肾功能衰竭时,由于大量肾单位被破坏,因此残存肾单位维持钠平衡的功能大为降低,如图14-4所示。
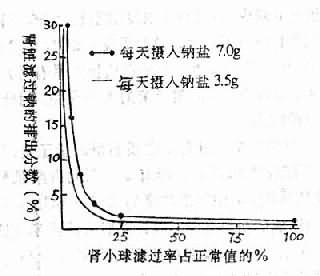
图14-4 慢性肾功能衰竭时肾脏滤过钠的排出分数与肾小球滤过率关系
无论在高盐或低盐饮食条件下,随着GFR的下降,肾脏滤过钠的排出分数(fractional exeretion of filtered sodium)均上升;即当GFR由100%下降到5%时,滤过钠的排出分数也相应的由0.5上升到32%以上,因此在低盐饮食时易引起低钠血症,并可导致细胞外液和血浆容量减少,使GFR进一步下降,从而加重内环境的紊乱。如患者同时因食欲缺乏、恶心呕吐而使钠的摄入减少,则更会促进低钠血症的发生;因此对慢性肾功能衰竭患者,应适当补充钠盐。对失盐性肾炎所致的慢性肾功能衰竭患者,更应注意补充钠盐。关于慢性肾功能衰竭患者失钠的机制,尚有争论。多数学者认为主要是因渗透性利尿引起失钠。因为流经少数残存肾单位的原尿中溶质(主要为尿素)浓度较高,原尿流速也快,钠、水重吸收因而减少,于是钠盐排出过多。
慢性肾功能衰竭虽易发生失钠,但补充钠盐却不宜过多。因为残存肾单位的残存肾单位的滤过率已很低,补充钠盐过多后,易造成钠水潴留,使细胞外液及血浆容量扩大,从而进一步使血压升高,加重心脏负荷,并可能导致心力衰竭。当患者已有心力衰竭时,更不宜过多的补充钠盐。
3.钾代谢障碍慢性肾功能衰竭患者,虽有GFR减少,但只要尿量不减少,血钾可长期维持在正常水平。多尿及反复使用失钾性利尿剂引起的尿钾排出过多,以及厌食、呕吐、腹泻所致的钾摄入不足和丧失过多等还可导致低钾血症。
慢性肾功能衰竭患者一般不易出现高钾血症。但在晚期尿量过少(每天尿量低于600~900ml),以致钾排出过少时,就可发生高钾血症。引起高钾血症的其他因素有:①严格控制钠盐的摄入,使尿钠排出过低,因而尿钾排出减少;②长期使用保钾利尿剂;③代谢性酸中毒;④溶血及感染等。
高钾血症和低钾血症均可影响神经肌肉的应激性,严重时可引起致命的心律失常。
4.代谢性酸中毒慢性肾功能衰竭患者发生代谢性酸中毒的机制如下。
(1)肾小管排NH4+减少:慢性肾功能衰竭时,由于肾小管上皮细胞产NH3减少,肾小管排NH4+降低,可致H+排出障碍而发生代谢性酸中毒。
(2)肾小管重吸收重碳酸盐减少:慢性肾功能衰竭时继发性甲状旁腺激素(parathyroid hormone, PTH)分泌增多(详见后文)可抑制近曲小管上皮细胞碳酸酐酶的活性,使近曲小管对重碳酸盐的重吸收降低,因而造成重碳酸盐的丧失。
(3)肾小球滤过率明显下降:当GFR降低到20ml/min时,体内酸性代谢产物如碳酸、硫酸、磷酸、有机酸等从肾小球滤过减少而致潴留体内。
酸中毒时氢离子对神经肌肉系统具有抑制作用。此时患者虽可有明显低钙血症(详见后文),但因血液pH降低可提高钙的离解度,血浆[Ca2+]水平可以不低,因此临床上不出现抽搐。但在快速纠正酸中毒后,钙的离解度随即降低而使血浆[Ca2+]下降,患者因而可以发生手足搐搦。酸中毒能使细胞内K+外移而促进高钾血症的发生,酸中毒又能促使骨盐溶解,引起骨骼脱钙。
5.镁代谢障碍体内镁代谢平衡主要受肠道对镁的吸收和肾脏排镁的影响。慢性肾功能衰竭伴有少尿时,可因尿镁排出障碍而引起高镁血症。若同时用硫酸镁以降低血压或导泻,更易造成血镁升高。但一般血镁升高的程度并不严重,高镁血症对神经肌肉具有抑制作用。
6.钙、磷代谢障碍慢性肾功能衰竭时,钙磷代谢障碍主要表现为血磷升高,血钙降低及骨质营养不良。
(1)血磷升高:在肾功能衰竭早期(GFR>30ml/min),因GFR减少而引起的肾脏排磷减少,可引起磷酸盐潴留和血磷暂时性升高。血磷升高可使血钙降低,而血钙降低又可剌激甲状旁腺,引起续发性PTH分泌增多。按照Bricker所提出的矫枉失衡假说,PTH就是针对血磷滤过减少而在血液中增多的抑制物。PTH能抑制近曲小管对磷酸盐的重吸收,故可使尿磷排出增多,从而使血降低到正常水平。因此慢性肾功能衰竭患者可以在很长一段时间内不发生血磷过高。由此可见,抑制物PTH的增多是一种适应性反应,具有稳定内环境的作用。在慢性肾功能衰竭的晚期,GFR和血磷的滤过都进一步显著减少。此时,由于残存肾单位太少,继发性PTH分泌增多已不能维持磷的充分排出,故血磷水平显著升高。PTH的增多又可加强溶骨活性,使骨磷释放增多,从而形成恶性循环,使血磷水平不断上升。
(2)血钙降低:慢性肾功能衰竭出现血钙降低的原因是:①血液中钙、磷浓度之间有一定关系,当血磷浓度升高时,血钙浓度就会降低:②肾实质破坏后,25-(OH)-D3羟化为1,25-(OH)2-D3的功能发生障碍,肠道对钙的吸收因而减少;③血磷过高时,肠道分泌磷酸根增多,故可在肠内与食物中的钙结合而形成不易溶解的磷酸钙,从而妨碍钙的吸收;④尿毒症时,血液中潴留的某些毒性物质可使胃肠道粘膜受损,钙的吸收因而减少。
(3)肾性骨质营养不良:肾性骨质营养不良(renal osteodystrophy)是慢性肾功能衰竭,尤其是尿毒症的严重并发症。其中包括有骨囊性纤维化,骨软化症和骨质疏松等病变,其发病机制与慢性肾功能衰竭时出现的高磷血症、低钙血症、PTH分泌增多、1,25-(OH)2-D3形成减少、胶原蛋白代谢障碍以及酸中毒等有关,其相互关系如图14-5所示。
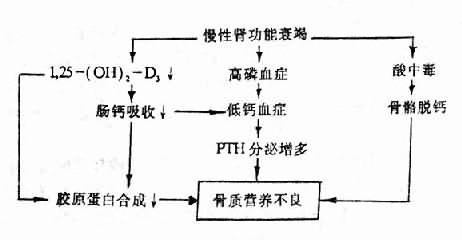
图14-5 肾性骨质营养不良的发病机制示意图
临床上如采取一定措施降低血磷和控制低钙血症,则可减轻继发性PTH分泌增多和骨质营养不良。
| 关于“病理生理学/慢性肾功能衰竭时电解质及酸碱平衡紊乱”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |