寄生虫学/隐孢子虫
| 医学电子书 >> 《人体寄生虫学》 >> 孢子虫 >> 隐孢子虫 |
| 人体寄生虫学 |
|
|
隐孢子虫(Cryptosporidium Tyzzer,1907)广泛存在于动物中,亦为人体的重要寄生孢子虫,可引起隐孢子虫病(cryptosporidiosis)。寄生于人体的种主要是微小隐孢子虫(C.parvum),该虫是机会致病原虫,但也是一种重要的腹泻病原。本病在国外的研究报道日趋增多,国内近几年也逐渐引起人们的注意。
形态与生活史
隐孢子虫的生活史简单,不需转换宿主就可以完成。生活史有无性生殖、有性生殖和孢子生殖三个阶段,均在同一宿主体内进行,称为内生阶段。随宿主粪便排出的卵囊具感染性。
卵囊呈圆形或椭圆形,直径4~6µm,成熟卵中内含4个裸露的子孢子和由颗粒物组成的残留体(residual body),子孢子为月牙形(图12-9)。粪便中的卵囊若不染色,难以辩认。在改良抗酸染色标本中,卵囊为玫瑰红色,背景为蓝绿色,对比性很强。因观察的角度不同,囊内子孢子排列似不规则,呈多态状,残留体为暗黑(棕)色颗粒状。电镜观察囊壁为三层。
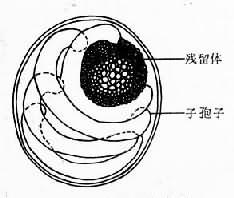
图12-9 陷孢子虫卵巢
人和牛及其它易感动物吞食成熟卵囊后,子孢子在消化液的作用下自囊内逸出,先附着于肠上皮细胞,再进入细胞,在胞膜下胞质外形成纳虫空泡,虫体即在泡内进行无性繁殖,先发育为滋养体,经三次核分裂发育为Ⅰ型裂殖体。成熟的Ⅰ型裂殖体含有8个裂殖子。裂殖子被释出后侵入其它上皮细胞,发育为第二代滋养体。第二代滋养体经2次核分裂发育为Ⅱ型裂殖体。成熟的Ⅱ型裂殖体含4个裂殖子。这种裂殖子释出后发育为雌配子体或雄配子体,进入有性生殖阶段。雌配子体进一步发育为雌配子,雄配子体产生16个雄配子,雌雄配子结合后形成合子,进入孢子生殖阶段。合子发育为卵囊,成熟的卵囊含有4个裸露的子孢子(图12-10)。卵囊有薄壁和厚壁两种类型。薄壁卵囊约占20%,仅有一层单位膜,其子孢子逸出后直接侵入宿主肠上皮细胞,继续无性繁殖,使宿主自身体内重复感染;厚壁卵囊约占80%,在宿主细胞或肠腔内孢子化(形成子孢子)。孢子化的卵囊随宿主粪便排出体外,即具感染性。整个生活史约需5~11天完成。用人源卵囊感染BALB/c小鼠,感染后10和11天粪检找到卵囊。
致病
隐孢子虫主要寄生于小肠上皮细胞的刷状缘,由宿主细胞形成的纳虫空泡内。空肠近端是胃肠道感染该虫虫数最多的部位,严重者可扩散到整个消化道。肺、扁桃体、胰腺和胆囊等器官亦发现有虫体。
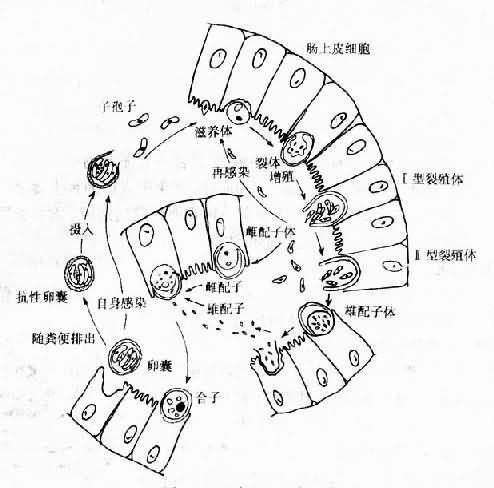
图12-10 陷孢子虫生活史
由于本虫寄生于肠粘膜,使之表面可出现凹陷,或呈火山口状,肠绒毛萎缩,变短变粗,或融合、移位和脱落,上皮细胞出现老化和脱落速度加快现象,但感染轻者肠粘膜的变化不明显。由于虫体的寄生,破坏了肠绒毛的正常功能,影响消化吸收而发生腹泻。但其致病机制很可能是多因素的,如肠粘膜表面积的缩小,多种粘膜酶的减少可能也起重要作用。
本病的临床症状和严重程度取决于宿主的免疫功能与营养状况。免疫功能正常人的感染后,主要表现为急性水样腹泻,一般无脓血,日排便2~20余次,严重感染的幼儿可出现喷射性水样泻,排便量多。腹痛、腹胀、恶心、呕吐、食欲减退或厌食、口渴和发热亦较常见。病程长短不一,短者1~2天,长者数年,20天至2个月上下占多数,由急性转为慢性而反复发作者并不少见。
免疫功能受损者感染本虫后,通常症状明显而病情重,持续性霍乱样水泻最为常见,一日数次至数十次。也有同时并发肠外器官寄生,如呼吸道等,其病情更为严重复杂。有人统计57例艾滋病病人感染者,42例死于本病,为艾滋病患者主要致死病因之一。故国外艾滋病病人检查隐孢子虫已被列为常规项目。
免疫缺陷者感染后症状严重,表明细胞免疫和体液免疫对消除本虫的感染是必不可少的。不论免疫功能是否正常感染本虫后血中均可检出特异抗体,但因该虫寄生于肠粘膜表面,体液中的抗体可能不起保护作用,但能降低再感染的严重性。
诊断
早期对隐孢子虫病的诊断须进行肠粘膜活组织检查,近年则主要从粪便中查出卵囊确诊。检查方法多用粪便直接涂片染色法。水样泻的临床症状可作参考。
金胺-酚染色法:染色后在荧光显微镜下可见卵囊为圆形,发出乳白色略带绿色的荧光,中央淡染,似环状。本法简便、敏感,适用于批量标本的过筛检查,但需要荧光显微镜,限制了在基层卫生机构的广泛应用。
改良抗酸染色法:染色后背景为蓝绿色,卵囊呈玫瑰红色,内部结构清晰。
金胺酚-改良抗酸染色法:上述方法染色后,标本中多存在非特异的红色抗酸颗粒,貌似卵囊,难以鉴别。本法先用金胺-酚染色后,再用改良抗酸染色法复染,染后用光学显微镜检查,其卵囊同抗酸染色,而非特异性颗粒呈蓝黑色,颜色与卵囊不同有利于卵囊的检查,并提高了检出率和准确性。
免疫诊断,国外已有几种方法,其中单克隆荧光抗体法较敏感特异。
流行
1.流行情况 迄今世界已有6大洲74个国家,至少300个地区,都发现了隐孢子虫病。在欧洲的腹泻患者中,隐孢子虫的检出率为1%~2%;北美洲为0.6%~4.3%;亚洲、澳大利亚、非洲和中南美洲为3%~4%,高可达10.2%。很多报道认为,隐孢子虫的发病率与当地的空肠弯曲菌、沙门氏菌、志贺氏菌、致病性大肠菌和蓝氏贾第鞭毛虫相近。在寄生虫性腹泻中占首位或第二位。国外爆发流行时有报告,多发生于与病人或病牛接触后的人群,或幼儿园和托儿所等集体单位。美国费城一日托中心,在一次腹泻爆发中隐孢子虫的感染率高达65%(13/20)。同性恋并发艾滋病患者近半数感染隐孢子虫。
国内于1987年韩范在南京市区首先发现了人体隐孢子虫病病例。随后在南京、徐洲、安徽、内蒙、福建、山东和湖南等省市都报道了一些病例。在腹泻患者(多为儿童)中,隐孢子虫的检出率为1.36%~13.3%,其中福建的感染率最高。
一般认为隐孢子虫病多发生在2岁或5岁以下的婴幼儿,男女间无明显差异,温暖潮湿季节发病率高,农村比城市多,沿海港口城市比内地多,经济落后、卫生状况差的地区比发达地区多,畜牧地区比非牧区多。但这些情况并非绝对,也有相反的例外报道,如在芬兰旅游者到外地受感染是主要途径,因此,该地区的成人感染多于儿童,城市高于农村。
2.传染源 隐孢子虫病人的粪便和呕吐物中含大量卵囊,多数患者在症状消退后仍有卵囊排出,可持续几天至5周,这是主要的传染源,而健康带虫者和恢复期带虫者也是重要的传染源。据Robert等最近报告,在21例免疫功能正常而无腹泻患者的十二指肠引流物中发现了隐孢子虫卵囊,可是在其粪便内查到的仅不到半数(46.7%),说明不伴腹泻的带虫者是存在的。交叉试验证实,牛、羊、猫、犬和兔等动物的隐孢子虫卵囊亦可感染人,成为畜牧地区和农村的重要动物源性传染源。
3.传播途径 日托中心隐孢子虫病的爆发、家庭接触爆发以及护理该病的医护人员感染率高等报道提示,人际的相互接触是重要的传播途径。近三年来,英、美等国报道了水源瀑发的问题,如只有不到65000人口的西部佐治亚洲,大约13000人发生了胃肠炎,其中39%的患者粪检隐孢子虫卵囊阳性,饮用自来水者患胃肠炎的危险性高于不饮用者,危险度为3:1,在自来水中也找到了卵囊。这是一次大范围的水源瀑发。当今,用于消毒自来水的氯化物的浓度不能杀死卵囊,因此一旦水源污染,易引起爆发流行。
4.易感人群 人对隐孢子虫普遍易感。婴幼儿、艾滋病患者、接受免疫抑制剂治疗的病人,以及先天或后天的免疫功能低下者则更易感染隐孢子虫。大量应用多种抗生素、患水痘、麻疹和经常感冒者等均易感本虫。
防治原则
该病为人畜共患病,预防本病应防止病人病畜的粪便污染食物和饮水,注意个人卫生,保护免疫功能缺陷或低下的人,增强基免疫力,避免与病人病畜接触。卵囊对外界的抵抗力强,常用的消毒剂不能将其杀死,10%福尔马林、5%氨水,加热65~70℃30分钟,可杀死卵囊。
隐孢子虫病治疗至今尚无特效药物。国外有用螺旋霉素治疗者;国内用大蒜素(大蒜新素allimin)胶囊治疗,有一定效果。
| 关于“寄生虫学/隐孢子虫”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |