医学影像学/骨关节基本病变X线表现
| 医学电子书 >> 《医学影像学》 >> 骨关节 >> 骨关节X线诊断 >> 骨关节基本病变X线表现 |
| 医学影像学 |
|
|
|
骨关节疾病的病理变化及其X线表现多种多样,但大多包括下列一些基本病变。了解基本病变的病理变化及其X线表现,对诊断骨关节疾病是重要的。实际工作中就是观察这些X线变化,加以综合分析,并作出诊断。
一、骨骼的基本病变
(一)骨质疏松 骨质疏松(osteoporosis)是指一定单位体积内正常钙化的骨组织减少,即骨组织的有机成分和钙盐都减少,但1g骨内有的机成分和钙盐含量比例仍正常。骨在质上正常,化学成分不变。组织学变化是骨皮质变薄,哈氏管扩大和骨小梁减少(图2-1-7)。

| 正常钙化骨 | 骨质疏松, 骨质软化 |
| 骨完全钙化, 大量骨质为非 | |
| 但骨量不足 钙化骨样组织 |
图2-1-7 长骨骨皮质横断面示意图表示骨质稀疏和骨质软化现象
骨质疏松的X线表现主要是骨密度减低。在长骨可见骨松质中骨小梁变细、减少、间隙增宽,骨皮质出现分层和变薄现象。在脊椎,椎体内结构呈纵形条纹,周围骨皮质变薄,严重时,椎体内结构消失。椎体变扁,其上下缘内凹,而椎间隙增宽,呈梭形,致椎体呈鱼脊椎状。疏松的骨骼易发生骨折。椎体有时可压缩呈楔状。
骨质疏松见于多种疾病。广泛性骨质疏松主要是由于成骨减少。老年、绝经期后妇女、营养不良、代谢或内分泌障碍都可引起。局限性骨质疏松多见于废用,如骨折后、感染、恶性骨肿瘤等和因关节活动障碍而继发骨质疏松。只根据骨质疏松,难于对病因作出诊断。
(二)骨质软化 骨质软化(osteomalacia)是指一定单位体积内骨组织有机成分正常,而矿物质含量减少。因此,1g骨内的钙盐含量降低。骨发生软化。组织学上显示骨样组织钙化不足,常见骨小梁中央部分钙化,而外面围以一层未钙化的骨样组织(图2-1-8)。
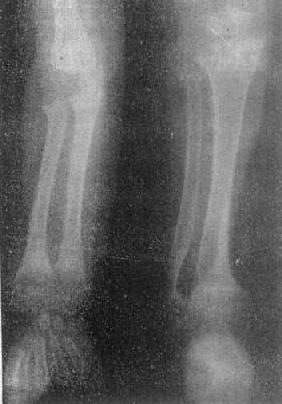
图2-1-8 前臂及小腿骨骨质软化—佝偻病骨质普遍密度减低,骨皮质薄,边缘不清,骨小梁
模糊,骨变弯、变形。干骺端宽大呈杯口状变形,骺与干骺干骺端距离增宽。骺边缘模糊。腕骨出现少
骨质软化的X线表现主要是由于骨内钙盐减少而引起的骨密度减低,以腰椎和骨盆为明显。与骨质疏松不同的是骨小梁和骨皮质边缘模糊,系因骨组织内含有大量未经钙化的骨样组织所致(图2-1-8)。由于骨质软化,承重骨骼常发生各种变形(图2-1-9)。此外,还可见假骨折线,表现为宽约1~2mm的光滑透明线,与骨皮质垂直,边缘稍致密,好发于耻骨支、肱骨、股骨上段和胫骨等。
在成骨过程中,骨样组织的钙盐沉积发生障碍,即可引起骨质软化。造成钙盐沉积不足的原因可以是维生素D缺乏,肠道吸收功能减退,肾排泄钙磷过多和碱性磷酸酶活动减低。骨质软化系全身性骨病,常见者发生于生长期为佝偻病,于成年为骨软化症。亦可见于其他代谢性和氟中毒骨疾患。
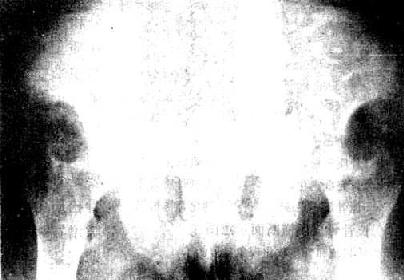
图2-1-9 骨盆骨质软化一骨软化症骨盆骨质密度普遍降低,骨皮质变薄、模糊,
骨小梁不清,骨盆有明显变形。耻骨支可见假骨折,呈光滑的透明线影,两侧对称
(三)骨质破坏 骨质破坏(destruction of bone)是局部骨质为病理组织所代替而造成的骨组织消失。可以由病理组织本身或由它引起破骨细胞生成和活动增强所致。骨松质或骨皮质均可发生破坏。
骨质破坏的X线表现是骨质局限性密度减低,骨小梁稀疏或形成骨质缺损,其中全无骨质结构(图2-1-10)。骨皮质破坏,在早期发生于哈氏管周围,X线上呈筛孔状,骨皮质表层的破坏,则呈虫蚀状。
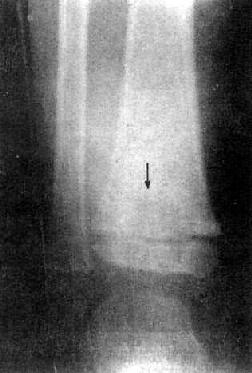
图2-1-10 骨破坏——胫骨下端干骺端及骺结核于干骺端及骺骨松质中可见局限性
密度减低(箭头所示),形成缺损,其中无骨质结构,过缘较清楚。邻近无骨质增生,也无骨膜反应。
骨质破坏见于炎症、肉芽肿、肿瘤或瘤样病变。不同病因造成的骨质破坏,在X线表现上虽无特征,但由于病变的性质、发展的快慢和邻近骨质的反应性改变等,又形成它各自的一些特点。如炎症的急性期或恶性肿瘤,骨质破坏常较迅速,轮廓多不规则,边界模糊。而炎症的慢性期或良性骨肿瘤,则骨质破坏进展缓慢,边界清楚,有时还可见一致密带状影围绕,且可使局部骨骼轮廓膨胀等。骨质破坏是骨骼疾病的重要X线征,观察破坏区的部位、数目、大小、形状、边界和邻近骨质、骨膜、软组织的反应等,进行综合分析,对病因诊断有较大的帮助。
(四)骨质增生硬化 骨质增生硬化(hyperostosis osteosclerosis)是一定单位体积内骨量的增多。组织学上可见骨皮质增厚、骨小梁增粗增多,这是成骨增多或破骨减少或两者同时存在所致。大多因病变影响成骨细胞活动所造成,属于机体代偿性反应,少数是因病变本身成骨,如肿瘤细胞成骨。
骨质增生硬化的X线表现是骨质密度的增高,伴有或不伴有骨骼的增大(图2-1-11)。骨小梁增粗、增多、密集,骨皮质增厚、致密。明显者,则难于分清骨皮质与骨松质。发生于长骨可见骨干粗大,骨髓腔变窄或消失。
骨质增生硬化见于多种疾病。多数是局限性骨增生,见于慢性炎症、外伤和某些原发良性骨肿瘤、骨肉瘤或成骨性转移瘤。少数为普遍性骨增生,骨皮质与骨松质多同时受累,见于某些代谢或内分泌障碍如甲状旁腺功能低下或中毒性疾病,如氟中毒。
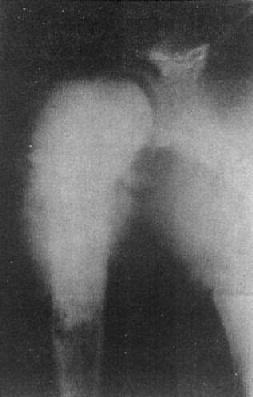
图2-1-11 骨质增生硬化-肱骨上端骨肉瘤(成骨型)
肱骨上端骨质密度增高,骨皮质外有瘤骨形成,呈针状排列,其中无骨小梁
骨膜过生的X线表现在早期是一段长短不定、与骨皮质平行的细线状致密影,同骨皮质间可见1~2mm宽的透亮间隙。继则骨膜新生骨增厚。由于新生骨小梁排列形式不同而表现亦异。常见的有与骨皮质面平行排列的线状、层状或花边状骨膜反应(图2-1-12)。骨膜增生的厚度与范围同发生的部位、病变性质和发展阶段有关。一般,长骨的骨干明显。炎症者较广泛,而肿瘤则较局限。随着病变的好转与痊愈,骨膜增生可变得致密,逐渐与骨皮质融合,表现为皮质增厚。痊愈后,骨膜新生骨还可逐渐被吸收。在恶性骨肿瘤,骨膜增生可受肿瘤侵蚀而被破坏。
骨膜增生多见于炎症、肿瘤、外伤、骨膜下出血等。只根据骨膜增生的形态,不能确定病变的性质,需结合其他表现才能作出判断。
(六)骨内与软骨内钙化 原发于骨的软骨类肿瘤可出现肿瘤软骨内钙化;骨栓塞所致骨质坏死可出现骨髓内钙化;少数关节软骨或椎间盘软骨退行性变也可出现软骨钙化。X线表现为颗粒状或小环状无结构的致密影,分布较局限。
(七)骨质坏死 骨质坏死(necrosis of bone)是骨组织局部代谢的停止,坏死的骨质称为死骨(sequestrum)。形成死骨的原因主要是血液供应的中断。组织学上是骨细胞死亡、消失和骨髓液化、萎缩。在早期骨小梁和钙质含量无何变化,此时X线上也无异常表现。当血管丰富的肉芽组织长向死骨,则出现破骨细胞对死骨的吸收和成骨细胞的新骨生成。这一过程延续时间很长。
死骨的X线表现是骨质局限性密度增高(图2-1-13),其原因:一是死骨骨小梁表面有新骨形成,骨小梁增粗,骨髓内亦有新骨形成即绝对密度增高。二是死骨周围骨质被吸收,或在肉芽、脓液包绕衬托下,死骨亦显示为相对高密度。死骨的形态因疾病的发展阶段而不同,随时间而渐被吸收。恶性骨肿瘤内的残留骨有时为死骨,有时为活骨。
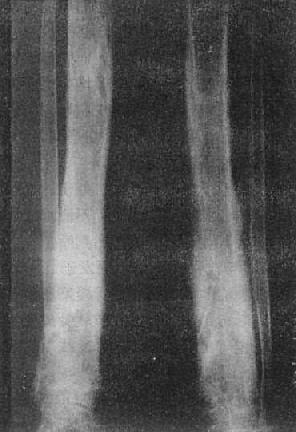
图2-1-12 胫骨慢性化脓性骨髓炎,花边状骨膜增生
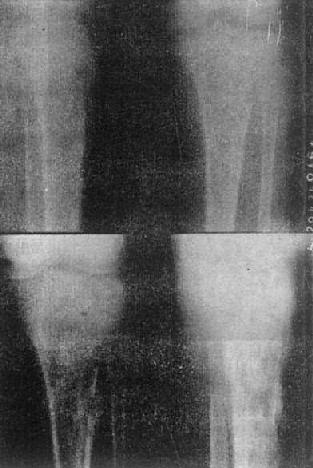
图2-1-13 胫骨慢性化脓性骨髓炎
上图可见骨破坏及骨膜反应,有死骨形成。下图为半年后,死骨更为明显
骨质坏死多见于慢性化脓性骨髓炎,也见于骨缺血性死和外伤骨折后。
(八)矿物质沉积 铅、磷、铋等进入体内,大部沉积于骨内,在生长期主要沉积于生长较快的干骺端。X线表现为多条横行相互平行的致密带,厚薄不一。于成年则不易显示。
氟进入人体过多,可激起成骨活跃,使骨量增多。亦可引起破骨活动增加,骨样组织增多,发生骨质疏松或软化。氟与骨基质中钙质结合称为氟骨症。骨质结构变化以躯干骨为明显,有的X线表现为骨小梁粗糙、紊乱,而骨密度增高。
(九)骨骼变形 骨骼变形与骨骼大小改变并存,可累及一骨、多骨或全身骨骼。局部病变或全身性疾病均可引起。如骨肿瘤可使骨局部膨大、变形;发育畸形使一侧骨骼增大;脑垂体功以亢进使全身骨骼增大;骨软化症和成骨不全使全身骨骼变形。
(十)周围软组织病变 骨骼X线片上可看到肌肉、肌间隙和皮下脂肪层等影像。外伤和感染引起软组织肿胀时,X线表现为局部软组织肿胀,密度增高,软组织的正常层次模糊不清。开放损伤、厌氧杆菌感染、于皮下或肌纤维间可见气体。软组织肿瘤或恶性骨肿瘤侵犯软组织,可见软组织肿块影。肢体运动长期受限,可见肢体变细、肌肉萎缩变薄。先天性骨疾病可引起全身肌肉发育不良。外伤后发生骨化肌炎,可见软组织内钙化和骨化。
二、关节的基本病变
(一)关节肿胀 关节肿胀(swelling of joint)常由于关节积液或关节囊及其周围软组织充血、水肿、出血和炎症所致。X线表现都是关节周围软组织肿胀、密度增高,难于区别,大量关节积液可见关节间隙增宽。常见于炎症、外伤和出血性疾病。
(二)关节破坏 关节破坏(destruction of joint)是关节软骨及其下方的骨性关节面骨质为病理组织所侵犯、代替所致。其X线表现是当破坏只累及关节软骨时,仅见关节间隙变窄,在累及关节面骨质时,则出现相应区的骨破坏和缺损(图2-1-14)。关节间隙变窄和骨破坏程度不同。严重时可引起关节半脱位和变形。
关节破坏是诊断关节疾病的重要依据。破坏的部位与进程因疾病而异。急性化脓性关节炎,软骨破坏开始于关节持重面或从关节边缘侵及软骨下骨质,软骨与骨破坏范围有时十分广泛。关节滑膜结核,软骨破坏开始于边缘,逐渐累及骨质,表现为边缘部分的虫蚀状破坏。类风湿性关节炎到晚期才引起关节破坏,也从边缘开始,多呈小囊状。
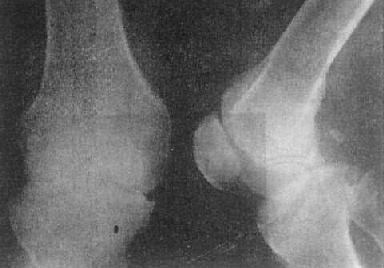
图2-1-14 关节破坏——膝关节结核
膝关节关节间隙变窄,关节面边缘有虫蚀状骨破坏
(三)关节退行性变 关节退行性变(degeneration lf joint)早期改变开始于软骨,为缓慢发生软骨变性、坏死和溶解,骨板被吸收并逐渐为纤维组织或纤维软骨所代替,广泛软骨坏死可引起关节间隙狭窄。继而造成骨性关节面骨质增生硬化,并于骨缘形成骨赘。关节囊肥厚、韧带骨化。
关节退行性变的早期X线表现主要是骨性关节面模糊、中断、消失。中晚期表现为关节间隙狭窄、软骨下骨质囊变和骨性关节面边缘骨赘形成,不发生明显骨质破坏,一般无骨质疏松。
这种变化多见于老年,以承受体重的脊柱和髋、膝关节为明显(图2-1-15、16),是组织衰退的表现。此外,也常见于运动员和搬运工人,由于慢性创伤和长期承重所致。不少职业病和地方病可引起继发性关节退行性变。
(四)关节强直 关节强直 (ankylosis of joint)可分为骨性与纤维性两种。
骨性强直是关节明显破坏后,关节骨端由骨组织所连接。X线表现为关节间隙明显变窄或消失,并有骨小梁通过关节连接两侧骨端。多见于急性化脓性关节炎愈合后。
纤维性强直也是关节破坏的后果。虽然关节活动消失。但X线上仍可见狭窄的关节间隙,且无骨小梁贯穿。常见于关节结核。诊断需结合临床,不能单凭X线确诊。
(五)关节脱位 关节脱位(dislocation of joint)是组成关节骨骼的脱离、错位。有完全脱位和半脱位两种。
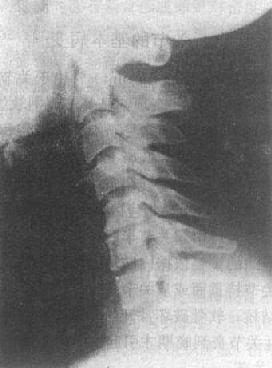
图2-1-15 关节退行性变——颈椎关节病颈椎曲度变直,椎体边角锐利有骨赘形成,颈5~6椎间隙变窄,邻近的骨赘较明显
关节脱位多为外伤性,也有先天性或病理性。任何关节疾病造成关节破坏后都能发生关节脱位。
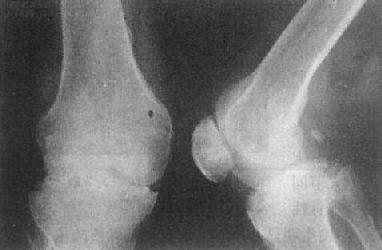
图2-1-16 关节退行性变-膝关节退行性骨关节病
膝关节的关节间隙变窄,边角锐利,有骨赘形成,关节面平而致密
| 关于“医学影像学/骨关节基本病变X线表现”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |