脱臼
| A+医学百科 >> 脱臼 |
脱臼,病名。指组成关节之骨端脱离其正常位置。见《圣济总录》卷一百。亦名脱位、出臼、骨出、脱髎、脱骱、骱失。该病多因跌打、坠撞所致。根据病因可将其分为外伤性、习惯性、病理性及先天性脱臼四种。临床以外伤性脱臼为多见。多发生于肩、肘关节,按脱出程度又可分为全脱、半脱;按脱出方向则又将其分为前、后、上、下及中心脱臼等。临床表现为脱臼后患部有肿胀、疼痛、并有明显畸形及功能障碍。治疗宜用手法复位,必要时还须在麻醉下切开复位,复位后则应适当固定及适时进行功能锻炼。初期应以活血化瘀,消肿止痛为主,内服复元活血汤、复元通气散或七厘散,外敷乌头膏或栀乳散;中后期治宜和营止痛,舒筋活络,可服壮筋养血汤、小活络丹,外用海桐皮汤、五加皮汤或损伤洗方浸洗。并应结合功能锻炼。习惯性脱臼宜服用补气血、滋肝肾、壮筋骨之剂;病理性脱臼除手法或手术矫正外,应积极治疗原发病,同时若合并有骨折者,则应给予整复固定。
目录 |
概述
又称关节脱位。因外力或其它原因造成关节各骨的关节面失去正常的对合关系。
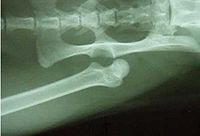
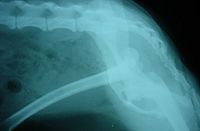
因外伤引起者为外伤性脱位;因关节病变引起者为病理性脱位;脱位后,关节面完全丧失对合关系者为完全脱位;部分丧失者为半脱位。外伤性脱位较多见,且多发生在青壮年。最易发生脱位的关节是肘关节,其次是肩及髋关节。伤后关节局部疼痛、肿胀、活动障碍及出现畸形,多可据此作出诊断。为了确定脱位的方向、程度及是否合并骨折,X线检查是必要的。对脱臼者应及时进行手法复位,越早越好。复位后应使关节固定于稳定位置2~4周;解除固定后还应进行主动的功能锻炼,以利恢复关节功能。如果手法复位失败,应行手术切开复位。
复发性或俗称习惯性肩关节脱臼,主要分为两类:一类是自己可以把肩关节弄脱位,然后,又可以再弄回正常位置,也就是患者可以”表演〃自己的肩关节自由进出;第二类是最常见的,主要是因为创伤,也就是经由外力造成肩关节脱位后的后遗症。
成因
第一类的习惯性肩关节脱臼的患者,没有明显创伤的病史,
而且身上多处关节也可能有过度伸展及松弛的现象。譬如说,大拇指可以轻易后折并触及前臂;肘关节或膝关节过度挺伸,最主要的原因就是先天性身体的组织较松弛而造成的关节不稳定,而且是多方向性的。至于第二类,其因受伤后造成的习惯性脱位,多是因为明显的创伤,如运动伤害,像投掷动作太过用力,或投掷过程忽遇阻力,柔道、角力等身体接触的技击运动;又如摔倒时以手撑地,或是肩膀着地等意外的动作,造成肩关节脱位,几乎都是前方向的脱臼,在保守治疗(关节复位)后,又再发生脱位或半脱位的情形。
临床表徵
第一次的肩关节因受伤而脱位的经验是非常深刻的,原因不外剧痛,感觉肩膀脱出,并且随之卡住而动弹不得。大多数的人都需要再次经由外力(西医或中医)才能将肩关节”复位〃,少部分的人可经由自己或同伴的协助而”拉〃回去。总之,经过一番折腾之后,”脱落的肩膀又回去了〃,在经数周休养,肩膀又恢复了正常的功能。但是某一天,患者在运动或是工作时做肩膀上举、外转及外展的动作,简单的说,就是一个类似投掷的动作,肩关节又掉出来了,卡住、剧痛,其无法自己”弄〃回去,这是复发性脱位;也可能是感觉”卡〃一声,肩膀扭到了而且突然不听使唤,但可以自己将其转回去,这是复发性半脱位。脱位再复发的机率和第一次发生脱位时的年纪有密切的关系。据统计,第一次因创伤造成肩关节脱臼,如发生在20岁以下的年轻人,则以后再复发脱位的机率为60%到95%;如发生在20至30岁的人,则复发机率为40%到70%;发生在30岁至40岁,则其复发机率为10%至40%;如发生在喜好运动的年轻人,则复发机率亦可高达80%。有一就有二,有二就有三…….,一但复发性脱位开始发生后,就会限制了许多肩关节的正常活动及动作,不仅无法从事许多运动及工作,即便自己再小心、再注意,都常会在日常生活的活动中不经意的发生脱位或半脱位,如拉扯重物、穿脱衣服, 睡觉翻身等。脱位的次数愈多,就会发觉肩关节愈易脱位,自己也愈会“自行复位术”,当然关节的活动范围也就受到更多的限制。
病理
问题出在第一次受伤时,肩关节内维持稳定的重要构造(肩盂唇韧带),
因关节脱位而从间盂的边缘撕裂,并且和骨头剥离。之后虽然关节复位,但受伤的部位没有愈合,形成一永久性的缺口,而无法维持肩关节的稳定度。90%以上的肩关节脱位都是由前方脱出,所以,肩盂唇韧带剥离处亦位于肩盂的前下方,也就是如此;再脱位都发生在肩上举外展及外转的动作。另外脱位次数多了,前方的关节囊亦被”撑〃的变成愈来愈松弛,也使得脱位愈易发生。脱位一次,关节就受伤一次,不但会造成关节软骨磨损或是剥离掉落,甚至也会造成上盂唇韧带的撕裂。大多数的病人对于肩关节”进进出出〃的不稳定不以为意,认为只要多加注意某些不良姿势或避免某些活动,其就可以减少脱位发生的机会;有些人也认为许久才脱出一次影响不大;更有人认为自己愈来愈会自行复位,是否病情减轻了?近来愈来愈多的研究报告及我们自己的经验显示,常时间的肩关节不稳定,累积了多次的脱位或半脱位,这都会造成关节软骨的磨损,而有很大的机会得到肩关节炎。
治疗
对于先天性的习惯性脱位的治疗,由于没有明显病灶,问题出在组织结构松弛,
所以原则上以保守(非手术)复健治疗为主,训练肩关节周围的肌肉,以加强肌力来帮助稳定关节。成效约为80%,除非得已,才以手术方式缩紧关节囊膜,减少关节活动的范围以维持稳定。至于,创伤性肩关节脱位的治疗则分两方面来说:在急性期,也就是第一次脱臼发生时,以往都是使用保守关节复位术后就”静观其变〃,但是对于年轻人及爱好运动患者的高复发率(80%―95%),也让我们开始思考更好的治疗方式以降低”明明知道,必然会发生〃的不良预后。近年来,由于关节镜手术的发展,以微创伤口的手术技术,针对年轻人,运动员,爱好运动的患者,或特殊职业的军人、警察等在其第一次肩关节脱臼后,适时予以修补剥离的肩盂唇韧带,以减少日后复发的机会及所带来的困扰,与复发后再治疗的复杂性。关节镜手术的结果可以将这些高复发率患者复发的机会降至10%―20%以下。另一方面,保守复健治疗对于创伤后习惯性脱位的效果并不好,成功率不到20%。但这些病灶如果以手术的方式矫正,缝合撕离的韧带并收紧松弛的关节囊膜,术后以肩吊带保护二至四周,并开始被动关节活动,八周开始肌力训练,十二周恢复日常生活活动,四至六个月恢复运动。我们统计过去10年间手术成功率可达95%。近年来,我们更开始使用关节镜手术的方式来治疗,除了前述急性期第一次肩关节脱位的患者,更对于某些习惯性脱位而其病灶受伤并不是太严重的患者进行修补。关节镜手术的好处是伤口小(三个小洞),术后较不痛,较容易复健,关节不易僵硬,容易恢复正常活动范围及功能。短期的治疗效果和开放式手术的结果差不多。
建议
不要轻忽习惯性肩关节脱位的重要性,诊断要先确定(病史询问、理学检查及磁振造影),才决定治疗方向。非因受伤引起的习惯性脱臼最好以复健的方式治疗。由受伤造成的脱臼则最好已手术的方式治疗。唯有将不稳定的关节转为稳定的关节,才有机会享受无拘无束的活动,并减少关节炎发生的机会。
关节脱臼基本常识
关节脱臼是运动伤害中,一种常见的急症。人体的关节分为不可动,部份可动及可动关节。脱臼系指骨骼由关节中脱出,产生移位的现象。
脱臼通常会造成韧带的拉扯或撕伤,严重者会合并骨折的发生。临床的表徵包括:关节突出及功能丧失,关节变形疼痛,中度到重度的肿胀。若脱臼的骨骼压迫神经,会造成脱臼关节以下的肢体麻木;若压迫到血管,脱臼以下关节肢体会摸不到脉动且发紫。
对於任何骨折及脱臼的病患,一定要测量脉搏强度及检查感觉功能,若摸不到脉动,则表示肢体已无足够的血流供应,必须立即送医就诊。同时在急救过程中,不论是固定前与固定後,都要测量脉搏及运动感觉功能。
测量的方法如下:一,检查脉搏:在伤侧距离心脏的远处摸脉搏,例如手肘脱臼检查桡动脉,肩部脱臼检查肱动脉,足踝脱臼检查足背动脉等,并在病患伤肢的指甲上,施压後放松,测其恢复正常颜色的时间,正常值应小於两秒,若摸不到脉搏或指甲颜色恢复很慢,表示受伤严重或固定包扎的力度太紧,必须加以放松。二,检查远端运动及感觉功能:要求患者自行摆动上,下肢体,触摸病患手指或脚趾,视其是否能辨识清楚,若患者意识不清,则轻轻掐患者观察其疼痛反应情形。
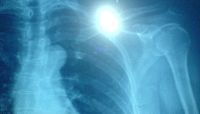
肩部关节就如同一个球在手套中的感觉一样,比较不稳固。若受到打击,跌跤,抽筋,用力丢球等,都极有可能会造成肩部脱臼。百分的病患,其肱骨头会被迫向前,肩关节脱臼还会合并上肢骨折,兼韧带裂伤或血管及神经受伤。病患除无法动弹外,有时会因剧烈疼痛而昏倒,若仅有肩部痛而没有任何外伤的情况下,就必须先将病患发生的原因来评估,如疼痛的位置,感觉,伤侧与健侧运动功能之比较,衰弱的情形与无力感等。
急救处理方式
首先为避免病患再度跌倒受伤,应帮助其坐下或躺下,检查是否有其他伤处,并检查远端脉搏,让病患安静,温暖并防止休克,通常以坐姿最舒服。
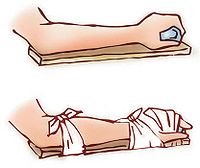
固定脱臼部位是减轻疼痛最佳的方法,自救的方法可用杂志,厚报纸或纸板托住手肘,另外使用三角巾,将手肘固定在胸部,就可以避免肩关节的活动,减少疼痛。禁止进食,因为可能需要全身麻痹治疗,可以聊天方式分散病患注意力,以减少其痛觉,另使用冰敷减少病患疼痛及肿胀,若要移动病患,尽量让她自己动,若其无法自动,则以托手肘及腕部来帮忙他,同时可用一个小枕头或软垫,置放在病患伤侧上肢内侧及胸部之间。
如在病患可以忍痛下,立即给予复位是非常好的。就肩部脱臼而言,可考虑双手紧握病患伤肢手肘,呈九十度,施救者另一只脚采著患部腋下,用力向前,向下拉,有时就可以使它恢a复原状。
| 关于“脱臼”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |